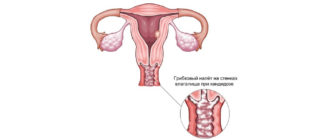
При появлении любых патологических влагалищных выделений необходимо определить причины, вызвавшие изменение характера секреции. О развитии недуга может говорить изменение цвета, появление крови в межменструальный период, увеличение объема выделений, а также дополнительные симптомы – болезненность, сбой цикла.
При любом изменении секреции необходима диагностика женского здоровья, так как избавиться от выделений – не значит устранить основную причину их появления.

Определение нормы и отклонения от нее
Нормой в гинекологии считаются слизистые выделения у женщин, которые являются природной защитой и смазкой для влагалища. Они состоят из лактобактерий, главной задачей которых считается уничтожение инфекций, попадающих извне.
Аномальные бели от нормальных выделений отличаются:
- неприятным запахом;
- желтым или зеленым оттенком, включением прожилок крови;
- большим объемом.
Вагинальные выделения в норме:
- отличаются легким кремовым, белым или желтоватым цветом, который варьируется в зависимости от периода цикла;
- не имеют резкого или зловонного запаха, могут характеризоваться легким молочнокислым ароматом или быть совсем без него;
- обладают слегка тягучей или жидкой консистенцией;
- в сутки количество белей не должно превышать 1 чайной ложки;
- объем слизи может увеличиваться в норме после секса, перед наступлением менструации, во время беременности.
В первом периоде цикла и непосредственно после окончания менструации белей должно быть много. Они однородной консистенции, могут включать в себя небольшие белые хлопья, цвет варьируется от белесого до желтоватого, присутствует кисловатый запах.
В середине цикла в момент овуляции может наблюдаться небольшое включение кровяных прожилок или изменение оттенка на розовый. Этот процесс отражает созревание яйцеклетки и называется овуляторным кровотечением. Структура становится более тягучей.
К концу цикла, с 16-го дня после месячных, объем секреции уменьшается, непосредственно перед наступлением менструации появляются густые коричневатые выделения кашицеобразной консистенции.
Лечение выделений у женщин необходимо только в том случае, если они сопутствуют какому-либо заболеванию – бактериальному, инфекционному, передающемуся половым путем, а также развитию эрозии, полипов.
Основные причины появления патологических белей
Прежде чем вылечить выделения, необходимо установить причину их возникновения. Основными факторами изменения секрета у женщин считаются развитие полипов, фиброма, гиперплазия, гормональный сбой, онкологические заболевания, а также разнообразные инфекционные патологии репродуктивной или мочеполовой систем.
Выделения в этом случае приобретают интенсивную окраску, увеличиваются в объеме, могут иметь неприятный запах и вызывать жжение, зуд кожи половых органов. В соответствии с симптомами лечение должно быть направлено на устранение возбудителя заболевания.
Бактериальный вагиноз
Дисбактериоз влагалища приводит к появлению белей, которые причиняют дискомфорт, вызывают жжение и зуд, имеют неприятный запах, напоминающий запах тухлой рыбы.
Патология возникает при резком снижении иммунных сил, на фоне воспалительного заболевания, гормонального сбоя, при неправильном или чересчур длительном применении ВМС и антибактериальных препаратов.
Заболевание характеризуется такими симптомами:
- интенсивный неприятный запах у женщин;
- появление мажущих либо обильных белых или желтых выделений;
- неприятные ощущения при осмотре или половом акте, жжение, зуд.
Патология часто протекает бессимптомно, единственным проявлением становится увеличение объема секреции и появление неприятного запаха. Заболевание не несет опасности для здоровья женщины, однако во время беременности может становиться причиной самопроизвольных выкидышей, инфицирования плода или оболочек, преждевременных родов.
Лечение заключается в нормализации соотношения лактобактерий во влагалище и восстановлении кислотности. Также назначаются системная или местная антибиотикотерапия, препараты с анаэробным эффектом, иммуномодуляторы.
Кандидоз
Молочница является одним из самых распространенных и наиболее неприятных заболеваний у женщин. Для этой патологии характерны такие симптомы:
- сильный зуд, жжение, чувство распирания;
- боль при посещении туалета;
- отечность тканей.
Причина патологии – инфицирование грибком Candida albicans, который в норме составляет часть микрофлоры влагалища, но при изменении состояния здоровья, снижении иммунитета, приеме антибактериальных препаратов и на фоне других факторов показывает интенсивный рост.
Само по себе присутствие грибов Candida не приводит к появлению неприятных симптомов. Молочница развивается на фоне их интенсивного роста. Первично кандиды составляют микрофлору кишечника, вторично может развиваться дисбактериоз влагалища, ротовой полости и других областей.
Лечить белые выделения у женщин при кандидозе необходимо противогрибковыми средствами – таблетками, суппозиториями от молочницы. Для мужчин антимикотики выпускаются в виде таблеток и кремов, мазей, в основном на базе клотримазола.
Виды выделений: какими они бывают
Практически все заболевания женской сферы сопровождаются изменением структуры и цвета белей. При развитии патологии практически сразу можно заметить появление неприятного запаха или изменение цвета выделений.
Кровянистые сукровичные и коричневые выделения с прожилками крови
Секреция коричневатого оттенка говорит о том, что в обычные физиологические бели попадают капли крови. Они выходят из поврежденных сосудов, что может наблюдаться по нескольким причинам.
В норме появление прожилок крови или изменение оттенка на красноватый может происходить в следующих случаях:
- Имплантационное кровотечение. Свидетельствует о готовности яйцеклетки оплодотвориться, возникает примерно у 30 % женщин в репродуктивном возрасте.
- Предклимакс. При наступлении климактерического периода, чаще в первой фазе, которая длится около года, могут наблюдаться периодические межменструационные выделения слизи с кровяными прожилками. Такое состояние свидетельствует об угасании репродуктивных возможностей и изменении гормонального баланса в организме.
- Перед менструацией и еще несколько дней после ее окончания включения крови в обычный секрет также считаются нормой.

Отклонением от нормы считаются коричневатые бели, возникающие по ряду причин:
- Патология беременности. Коричневая секреция может свидетельствовать об отслойке плаценты, начинающемся самопроизвольном аборте или неправильном развитии плода, а также об эктопической беременности.
- Механическое воздействие. После осмотра гинеколога, полового акта, спринцевания или использования тампонов могут возникать бели с каплями крови или прожилками. Причинами могут быть эрозии, полипы, миома.
- Гормональный сбой. Происходит при неправильном применении контрацептивов или длительном лечении гормональными препаратами. В результате появляется секрет коричневого цвета.
- Стрессы и физические нагрузки, смена климата, простудные и инфекционные заболевания. На фоне общего ослабления организма, длительного лечения, диеты или неправильного скудного питания изменяется и характер секреции.
Наибольшую опасность такие выделения представляют во время беременности, особенно в начале первого триместра. Необходимо установить точную причину, которая потенциально угрожает развитию и даже жизни плода, так как избавиться от коричневых выделений при помощи препаратов недостаточно.
Желтые и зеленые выделения
Зеленоватый, бежевый или желтый оттенок секреции придают бактерии. Основные заболевания:
- трихомониаз;
- бактериальный вагиноз;
- хламидиоз;
- гонорея;
- гарднереллез;
- неспецифические бактериальные воспаления.
Оттенок обычным физиологическим белям придает большое количество белых кровяных телец. В медицине выделения с таким оттенком называют лейкореей. Они возникают, когда со слизистой влагалища в секрецию попадают остатки жизнедеятельности бактерий.
Часто зеленоватая секреция имеет неприятный запах, вызывает дискомфорт и жжение наружных половых органов. Во время беременности, если отсутствует запах, может быть нормой и говорить о колебаниях гормонального статуса.
Такие выделения характеризуют острые воспалительные процессы, например аднексит, сальпингоофорит.
Гнойные
При появлении гнойных белей часто диагностируются:
- вагинит;
- трихомониаз;
- воспаление шейки и маточных труб.
Воспалительный очаг на эпителии влагалища (вагинит) или слизистой оболочке наружных половых органов (вульвовагинит) возникает на фоне инфицирования. Не являются самостоятельным заболеванием, а сопровождают более серьезные патологии – трихомониаз, гонорею.

Кроме появления гнойных, неприятно пахнущих выделений, возникают боли при мочеиспускании, половом акте, зуд и жжение, объем белей увеличивается.
Поражение труб, шейки и яичников также сопровождается гнойной секрецией и тянущей болью, нарушением цикла и признаками общей интоксикации.
Белые выделения
При появлении творожистых выделений подозрение падает на кандидоз, но существуют и другие причины такой секреции:
- симптомы предклимакса;
- некоторые дни цикла;
- смена климата;
- начало приема оральных контрацептивов;
- чрезмерное увлечение гелями, свечами и кремами;
- беременность, лактация;
- колебания веса;
- прием гормональных препаратов;
- установка или неправильное использование ВМС.
Обильные белые выделения могут появляться в качестве аллергического ответа организма.
Белая секреция говорит о дисбалансе микрофлоры, который может наблюдаться также при чрезмерном подмывании, спринцеваниях.
Обильные выделения белого цвета могут появляться на фоне цервицита, эндометрита, аднексита, аэробного вагинита, эрозии, при воспалении маточных труб.
Избавиться от белых выделений можно, установив причину их появления. В зависимости от результатов диагностики назначаются противогрибковые, антибактериальные или противовоспалительные препараты.
Диагностика и медикаментозное лечение
Прежде чем лечить выделения у женщин, проводится диагностика:
- осмотр гинекологом;
- мазок;
- анализ крови, мочи;
- ПЦР–анализ;
- УЗИ (брюшной полости и/или трансвагинальное).
После сдачи анализов лечение выделений медикаментозными препаратами используется в том случае, если причиной изменения секреции стали бактериальные или воспалительные процессы. Для большинства инфекций, передаваемых половым путем, применяются антибиотики в виде таблеток, растворов для введения внутривенно или суппозиториев.
Если секрет изменился во время беременности, используются другие лекарства – кровоостанавливающие, витаминные комплексы, а также препараты, направленные на сохранение плода.
Лечение в домашних условиях
Применять народные средства можно только после согласования тактики лечения с врачом. Используются следующие методы:
- подмывание Фурацилином, настоем ромашки, содовым раствором;
- использование отваров коры дуба, эвкалипта, зверобоя, таволги, корней сливы, календулы. Ими можно спринцеваться в домашних условиях;
- применение иммуномодуляторов, витаминных комплексов. Помогает укрепить защитные силы организма;
- нормализация питания и образа жизни.
Преимущества народных методов лечения заключаются в том, что их можно сочетать с приемом назначенных врачом препаратов. Например, раствор для спринцевания может использоваться утром после применения на ночь лечебных суппозиториев.
Также необходимо проводить профилактические мероприятия – использовать для подмывания детское или другое нейтральное мыло или специальные средства для интимной гигиены.