Лимфосаркома также носит название неходжкинской лимфомы (НХЛ). Этот процесс является довольно распространенным во всем мире и составляет около 4% от всех видов рака. Было подсчитано, что у 1 из 47 людей есть риск заболеть НХЛ. Болезнь может развиться в любом возрасте.
Лимфосаркома – это фактически один из самых распространенных видов злокачественного процесса среди детей и подростков. Тем не менее риск развития НХЛ увеличивается на протяжении всей жизни, и возраст более половины пациентов на момент постановки диагноза составляет более 65 лет.
Классификация Ann Arbor и код МКБ-10
Если простыми словами объяснять, что такое лимфосаркома, то это опухоль из лимфоцитов, то есть, можно сказать, что заболевание поражает лимфатическую систему. Существует два типа лимфом – неходжкинская и ходжкинская, или, по-другому, лимфогранулематоз.
Классификация Ann Arbor взята за основу Международным противораковым союзом и широко используется в настоящее время. Для установления стадии заболевания оценивается состояние лимфатических и экстралимфатических структур.
К лимфатическим составляющим относятся следующие:
- лимфоузлы;
- кольцо Вальдейера (миндалины глоточные, небные, трубные, язычная);
- селезенка;
- тимус;
- аппендикс;
- пейеровы бляшки на кишечнике.
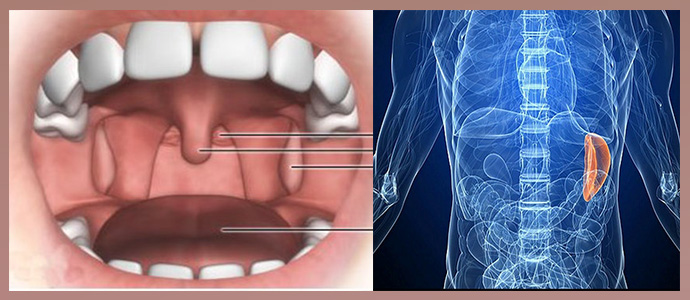
Выделяют следующие группы лимфатических узлов:
- шейные, надключичные, затылочные, предушные справа и слева;
- подключичные с обеих сторон;
- подмышечные и грудные с двух сторон;
- средостения;
- корня правого и левого легкого;
- брыжеечные;
- парааортальные;
- подвздошные с обеих сторон;
- паховые и бедренные;
- другие зоны, которые включают эпитрохлеарные (локтевые), плечевые, подколенные, внутримаммарные.
К экстралимфатическим составляющим относятся:
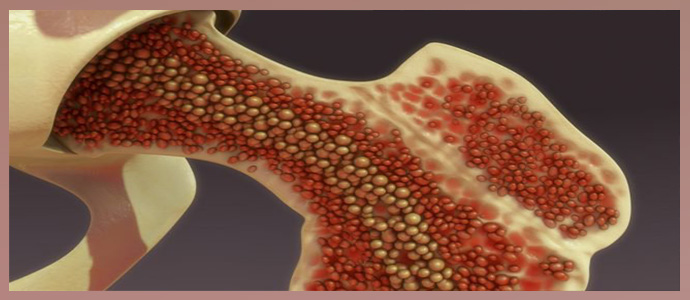
- костный мозг;
- головной мозг;
- спинной мозг;
- орбиты, включая слезные железы, мягкие ткани, конъюнктива;
- слюнные железы;
- плевра;
- ЖКТ;
- печень;
- почки, надпочечники;
- мочеточники;
- половые органы.
Если происходит прорастание лимфомы из узла в прилежащие органы, то в диагнозе это обозначается буквой E, если поражается селезенка, то указывается буква S, если же в наличии множественное распространение опухоли, то ставится X.
Установление стадии заболевания заключается в указании всех групп поражения лимфатических узлов, их локализация по отношению к диафрагме, а также определение распространения опухоли на различные органы и ткани.
Классификация Ann Arbor представлена в таблице.
| Стадия | Характеристика |
|---|---|
| I | Определяется опухолевый рост в одном лимфатическом узле, группе лимфоузлов или одном экстралимфатическом органе. |
| II | Выявляется поражение двух и больше групп лимфоузлов по одну сторону от диафрагмы или рост опухоли в одном экстралимфатическом органе и его регионарных лимфоузлах. |
| III | Распространение лимфомы на несколько групп лимфоузлов, расположенных по разные стороны от диафрагмы, в сочетании с ограниченным поражением одного экстралимфатического органа или селезенки. |
| IV | Поражение одного и больше экстралимфатических органов с вовлечением отдаленных лимфоузлов, а также рост опухоли в печени, костном мозге, легком. |
В современной медицине классификация Ann Arbor постепенно утрачивает свою актуальность, ее дополняет стадирование по Лугано, которое включает следующие пункты:
- для определения пораженных органов и структур должна обязательно проводится ПЭТ с 18-фтордезоксиглюкозой или КТ;
- все лимфомы теперь делятся на ранние, которые включают I-II стадии с немассивным поражением и распространенные – III-IV стадии. При обнаружении II стадии с массивным разрастанием опухоли лимфома может классифицироваться как распространенная;
- критерии массивности пораженности: опухоль от 6-10 см относится к массивной;
- поражение селезенки устанавливается при увеличении ее длинника больше 13 см.
Также актуальна и важна классификация по МКБ-10:
С83.0 Мелкоклеточная лимфома В-лимфоцитов.
С83.1 Лимфома мантийных клеток.
С83.3 Диффузная крупноклеточная лимфома В-лимфоцитов.
С83.5 Диффузная лимфобластная лимфома.
С83.7 Лимфома Беркитта.
С84.0 Зрелые Т-клеточные лимфомы.
С85.2 Тимусная крупноклеточная В-лимфоцитарная лимфома.
С88.0 Макроглобулинемия Вальденстрема.
С88.4 Экстранодальная В-клеточная лимфома маргинальной зоны.
С91.1 Хронический лимфоцитарный лейкоз.
Причины и группы риска
Ученые во всех развитых странах исследуют причины возникновения неходжкинских лимфом. Было выявлено, что рост опухоли связан с рядом факторов риска, но главная причина образования злокачественных клеток неизвестна. Также сложность заключается в большом количестве гистологических типов лимфом, которые могут иметь разные причины возникновения.
 Тем не менее был сделан крупный прорыв в понимании генетических изменений ДНК, которые приводят к изменению нормальных лимфоцитов на злокачественные.
Тем не менее был сделан крупный прорыв в понимании генетических изменений ДНК, которые приводят к изменению нормальных лимфоцитов на злокачественные.
В человеческом генетическом материале есть гены, называемые онкогенами, которые помогают клеткам расти и делиться. Также существуют гены-супрессоры, которые останавливают клеточное деление, чтобы оно не вышло из-под контроля. Онкологические заболевания вызваны мутациями в этих двух видах генов. Поломки в ДНК, приводящие к возникновению лимфом, не наследуются от родителей и не передаются по наследству детям.
Изменения в генах, связанные с НХЛ, обычно приобретаются в течение жизни. Причинами мутаций может быть воздействие радиации, химических веществ, инфекций, но часто поломки происходят без причины. В организме существуют системы, которые отслеживают дефектные гены и устраняют их, но с возрастом этот механизм истощается и риск развития онкологии возрастает.
Для некоторых видов лимфом расшифрованы генетические мутации. Например, при фолликулярной лимфоме происходит транслокация между 14-й и 18-й хромосомами, вследствие чего измененная клетка не погибает в нужное время, а продолжает бесконтрольно делиться и существовать.
Лимфоциты – клетки, из которых происходит рост лимфомы, являются клетками иммунной системы, поэтому неудивительно, что изменения в иммунной системе играют важную роль в развитии опухоли. Группу риска составляют люди, которые имеют 3 и более фактора риска:
- пожилой возраст старше 60 лет;
- мужской возраст;
- взаимодействие с бензолом, гербицидами, инсектицидами;
- полученная ранее химиотерапия;
- лечение «Метотрексатом», ингибиторами фактора некроза опухолей;
- радиационное воздействие;
- лучевая терапия в анамнезе;
- наличие иммунодефицитов вследствие наследственной патологии, например атаксии-телеангиэктазии, синдрома Вискотта-Олдрича;
- трансплантация органов и получение иммуносупрессорной терапии;
- ВИЧ-инфекция;
- аутоиммунные заболевания, такие как ревматоидный артрит, системная красная волчанка, болезнь Шегрена, целиакия;
- длительно существующие хронические инфекции, так как происходит истощение иммунной системы;
- инфицирование вирусом HTLV-1;
- заражение вирусом Эпштейна-Барр;
- заболевание, вызванные бактерией Helicobacter pylori;
- инфицирование Chlamydophila psittaci;
- заражение вирусом гепатита С;
- избыточная масса тела;
- имплантаты молочной железы, в частности чаще вызывают лимфому с текстурированной поверхностью, чем с гладкой.
Симптомы
Основными объектами лимфатической системы являются следующие органы, которые страдают во время роста опухоли:
- лимфатические узлы, которые являются источниками лимфоцитов. Узелки лимфоидной ткани расположены по всему организму и связаны с огромным количеством лимфатических сосудов;
- селезенка находится в левом подреберье, она относится к источникам лимфоцитов. Орган способен утилизировать старые клетки и заменять их на новые;
- костный мозг расположен внутри трубчатых костей, в грудине, подвздошных гребнях. Здесь происходит созревание новых белых кровяных телец;
- тимус принимает участие в дифференцировке Т-лимфоцитов, орган редуцируется в подростковом возрасте;
- аденоиды и миндалины – это островки лимфоидной ткани в горле. Они составляют иммунное кольцо для защиты от болезнетворных организмов;
- органы брюшной полости также содержат лимфатическую ткань.
Существует множество типов лимфом, которые могут образовываться в различных органах. Эти факторы влияют на скорость роста и время появления первых симптомов.
Некоторые типы лимфом, как правило, растут и распространяются медленно. Они известны как ленивые. При диагностике такого процесса, возможно, не понадобится неотложное лечение, так как будет время понаблюдать за процессом и составить правильный план терапии. К наиболее распространенным образованиям этого типа относится фолликулярная лимфома.
Некоторые типы имеют обратную тенденцию, быстро растут и распространяются. Они известны как агрессивные опухоли, поэтому лечатся в неотложном порядке. Наиболее распространенным типом является диффузная крупноклеточная В-клеточная лимфома.
Также существуют опухоли, которые нельзя отнести ни к одной из категорий. Независимо от того, как быстро растет образование, все НХЛ могут распространяться на другие органы лимфатической системы, если их не лечить. В конце концов заболевание может затрагивать жизненно важные органы – печень, головной, спинной и костный мозг.
Проявления зависят от того, в каком месте расположена лимфома. Иногда пациент не испытывает никаких признаков болезни достаточно длительное время. Общие симптомы лимфосарком включают в себя:
- увеличенные лимфатические узлы;
- лихорадку;
- ночную потливость, вплоть до мокрой простыни;
- озноб;
- усталость;
- снижение работоспособности;
- быструю утомляемость;
- частые инфекции;
- кровотечения, гематомы;
- потерю веса;
- снижение аппетита, чувство быстрого насыщения;
- боль в грудной клетке;
- одышку, кашель.

 Главным патогномоничным симптомом является увеличение лимфатических узлов. Если поражаются поверхностные узлы, например шеи, подмышечных впадин, паха, то пациент сам нащупывает образования. Они, как правило, безболезненные, единичные или множественные.
Главным патогномоничным симптомом является увеличение лимфатических узлов. Если поражаются поверхностные узлы, например шеи, подмышечных впадин, паха, то пациент сам нащупывает образования. Они, как правило, безболезненные, единичные или множественные.
Симптомы лимфомы желудка. Лимфосаркомы, которые поражают пищеварительную систему, вызывают отек, боль в различных отделах живота. Причиной могут быть увеличенные лимфоузлы, спленомегалия (увеличение селезенки), гепатомегалия (увеличение печени), асцит (свободная жидкость в брюшной полости).
Увеличенные органы в брюшной полости сдавливают желудок, при этом нарушается процесс пищеварения, приходит чувство быстрого насыщения, затрудняется пассаж пищи по кишечнику. Пациента могут беспокоить тошнота, рвота, боли.
Симптомы лимфомы в грудной клетке. Если опухоль развивается в тимусе, лимфоузлах средостения, то она начинает сдавливать трахею, главные бронхи. Это затрудняет прохождение воздуха и вызывает нарушение дыхания, кашель, одышку, чувство давления в грудной клетке, боль. Также вероятно передавливание верхней полой вены, тогда венозная кровь застаивается в верхних конечностях, вызывает отек, посинение кожи.
Симптомы лимфомы головного мозга. Лимфосаркома этой локализации вызывает головную боль, нарушение мыслительных функций, судороги, галлюцинации, слабость и паралич различных частей тела. При разрастании опухоли в сторону глазницы, спинного мозга, появляются проблемы со зрением, онемение кожи в разных частях тела, нарушение речи, работы скелетной и мышечной системы.
Симптомы лимфомы кожи. Опухоль можно увидеть или пропальпировать. Образование имеет красный или бордовый цвет, зудит, вызывает болевые ощущения. Также лимфосаркомы могут проявляться как шишки под кожей.
Диагностика
Скрининговых методик обнаружения опухоли, таких как визуальные тесты, онкомаркеры, не существует, поэтому зачастую образование выявляется на поздней стадии развития.
 Лучший способ раннего обнаружения лимфомы – проанализировать все возможные признаки. Одним из наиболее распространенных симптомов является увеличение одного или нескольких лимфатических узлов, которые представляют собой припухлость или безболезненное образование под кожей.
Лучший способ раннего обнаружения лимфомы – проанализировать все возможные признаки. Одним из наиболее распространенных симптомов является увеличение одного или нескольких лимфатических узлов, которые представляют собой припухлость или безболезненное образование под кожей.
Чаще всего измененные лимфоузлы обнаруживаются на шее, в подмышечной впадине или в паху. При обнаружении этого или других симптомов лимфомы рекомендовано обратиться к врачу.
Специалист осмотрит и обследует лимфатическую системы, селезенку, печень, возьмет анализ крови. Если изменения будут свидетельствовать в пользу лимфосаркомы, то будет необходимо провести биопсию увеличенного лимфатического узла. Не всегда в первую очередь назначается операция. Зачастую врачи назначают антибиотики и противовоспалительные препараты на случай, если изменение в лимфоузлах вызвано инфекцией. Если лечение не помогает, то проводится хирургическое вмешательство.
Биопсия лимфатического узла. Для проведения гистологического изучения измененного узла необходимо его удалить и изучить под микроскопом ткань. Эксцизионная биопсия – это единственный способ установления диагноза неходжкинской лимфомы, а также определения типа и подтипа заболевания.
Операция может заключаться в полном удалении узла или резекции его части. При поверхностно расположенных образованиях вмешательство проводится под местной анестезией в условиях хирургического кабинета. Если же опухоль поразила внутригрудные, внутрибрюшные лимфоузлы, то необходимо общее обезболивание.
В редких случаях проводится тонкоигольная и трепан-биопсия. В процессе диагностического метода с помощью обычной иглы или трепан-иглы берутся клетки или столбик ткани для исследования. Методика имеет недостаток в виде малой информативности, так как образца ткани бывает недостаточно для точного установления диагноза.
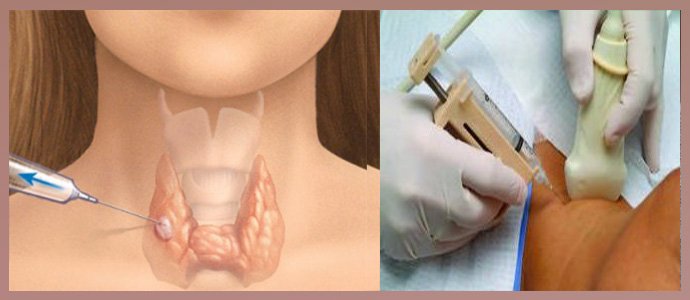
Другие виды биопсий. Для установления стадии заболевания, определения степени распространенности необходимо проводить забор тканей и жидкостей организма.
Для диагностики поражения костного мозга специальной иглой проводится забор образца ткани из гребня подвздошной кости, грудины.
Чтобы выявить клетки лимфомы в спинномозговой жидкости, необходимо провести люмбальную пункцию.
Исследование плевральной жидкости позволяет предположить поражение опухолью плевры, легких.
Парацентез – это забор асцитической жидкости с брюшной полости для поиска клеток онкологического образования.
Лабораторная диагностика полученных материалов. Все материалы подвергаются тщательному изучению врачом-цитологом или патологом. Специалист проводит исследования для установления диагноза неходжкинской лимфомы, определения ее типа. Также гистолог использует иммуногистохимический метод для установления первичного очага роста опухоли, подтип образования.
Хромосомные тесты необходимы для определения причины образования лимфосаркомы, установления ее типа. Методики включают в себя следующие разновидности:
- Цитогенетика заключается в изучении клеток образования под микроскопом для определения хромосомных аномалий. Исследование проводится 2-4 недели.
- Флуоресцентная гибридизация позволяет провести более точный анализ генетического материала опухолевых клеток. Тест обычно готовится несколько суток.
- Полимеразная цепная реакция – это наиболее чувствительный метод изучения ДНК. Преимущество в возможности определить малые изменения в генетическом коде.

Визуальная диагностика. Методики заключаются в использовании рентгеновского излучения, ультразвуковых волн, магнитного поля, радиоактивных частиц. Тест проводится со следующими целями:
- выявление причин появления симптомов болезни (кашля, одышки, боли);
- установление факта наличия опухоли;
- определение стадии заболевания;
- для контроля за эффективностью лечения;
- для установления рецидива болезни.
Используются следующие диагностические методики:
- рентгенография органов грудной клетки для определения увеличенных лимфатических узлов;
- спиральная компьютерная томография помогает более подробно выявить увеличенные лимфоузлы, определить их локализацию, предположить причину их изменения. С помощью методики возможно исследовать голову, шею, грудную клетку, брюшную полость, таз;
- магнитно-резонансная томография лучше, чем КТ, позволяет визуализировать мягкие ткани, головной и спинной мозг;
- ультразвуковое исследование помогает вывести изображение поверхностно расположенных и глубоких увеличенных лимфоузлов, селезенки, печени, почек. Так как УЗИ – это неинвазивный и доступный метод, в большинстве случаев с его помощью проводится первичное исследование пораженных узлов;
- позитронно-эмиссионная томография с 18-фтордезоксиглюкозой необходима для выявления мелких опухолей в организме, которые не визуализируются с помощью КТ, МРТ или УЗИ;
- остеосцинтиграфия для определения поражения костного мозга.
Анализы крови. Наиболее простой – клинический анализ крови позволяет определить поражение костного мозга лимфомой. Для этого производится подсчет лейкоцитарной формулы, определение гемоглобина, тромбоцитов. Пациентам назначается биохимическое обследование для определения работы печени, почек. При лимфосаркоме исследуется показатель анализа крови, такой как лактатдегидрогеназа. Фермент часто повышен при лимфоме. Важно при подозрении на лимфосаркому провести исследования на инфекции, например ВИЧ, гепатит С, В.
Для составления представления об общем состоянии здоровья проводится анализ мочи, ЭКГ.
Виды, типы, формы
Существует множество разных типов неходжкинской лимфомы, поэтому всех их знает только врач-гистолог, но определение разновидности очень важно для диагностической лечебной тактики. В процессе изучения заболевания было изобретено несколько классификаций, но на данный момент широкое применение имеет система Всемирной организации здравоохранения (ВОЗ). Классификация ВОЗ группирует лимфомы на основании следующих параметров:
- тип пораженных лимфоцитов;
- вид опухоли под микроскопом;
- хромосомные особенности поврежденных клеток;
- наличие определенных белков на поверхности измененных лимфоцитов.
Чтобы понять, что такое лимфома, следует разобраться с работой лимфатической системы. Этот механизм является составляющим иммунной системы организма, которая помогает бороться с инфекциями и другими заболеваниями. Лейкоциты – это наиболее важные клетки нашего иммунитета. Существует 2 типа белых кровяных телец:
- В-лимфоциты, которые обеспечивают организм антителами – веществами для борьбы с чужеродными объектами.
- Т-лимфоциты, которые самостоятельно уничтожают микробы, запоминают их и помогают быстрее выявить в следующий раз.
Неходжкинская лимфома может поразить оба типа лейкоцитов, но чаще страдают В-клетки. В-клеточные новообразования составляют около 85% от общего числа.
Диффузная крупноклеточная В-клеточная лимфома. Это самый распространенный тип НХЛ, на который приходится 1 из 3 выявленных патологий. Клетки опухоли имеют крупный вид по сравнению с другими видами. Заболевание поражает пациентов в любом возрасте, но большая часть приходится на пожилых людей. Средний возраст заболевших – 60 лет. Обычно процесс начинается как быстрорастущая опухоль в лимфатическом узле, расположенном в грудной, брюшной полости или в подмышечной впадине. Этот тип образования имеет тенденцию к быстрому и агрессивному росту, но хорошо поддается терапии. В целом, по статистике, 3 из 4 человек достигают долгосрочной ремиссии после терапии.
Подтипом диффузной крупноклеточной В-клеточной лимфомы является первичная медиастинальная В-клеточная лимфосаркома. Эта опухоль встречается преимущественно у молодых женщин. Рост начинается в средостении. Образование растет быстро и рано вызывает проблемы с дыханием, так как лимфома сдавливает трахею. Также процесс может сдавливать крупные сосуды – верхнюю полую вену, что приводит к отеку лица и рук. Это заболевание опасно только в случае отсутствия лечения.
Фолликулярная лимфома. Диагностируется в 1 из 5 случаев всех лимфосарком. Обычно это ленивая лимфома, она медленно растет и редко распространяется. Хотя существуют подтипы с быстрым ростом. Средний возраст пациентов – 60 лет. Эта опухоль очень редко встречается в молодом возрасте. Обычно эта опухоль поражает любые лимфатические узлы или костный мозг. Фолликулярные лимфомы зачастую хорошо реагируют на терапию, но добиться долгосрочной ремиссии трудно. Эти образования в большинстве случаев не нужно лечить сразу после постановки диагноза. Терапия назначается после появления симптоматики, снижающей качество жизни больного. Со временем фолликулярная может перерождаться в быстрорастущую диффузную крупноклеточную В-клеточную лимфому.
Хроническая лимфоцитарная лейкемия и мелкоклеточная лимфоцитарная лимфома. Являются неразрывными заболеваниями. Опухоль относится к медленнорастущим, но часто неизлечимым лимфомам. Но на продолжительность жизни это заболевание практически не влияет, многие пациенты живут с опухолью более 20-30 лет. Иногда этот тип образования может перерождаться в более злокачественный.
Мантийная клеточная лимфома. Занимает 5% среди всех лимфосарком. Наиболее часто болеют мужчины старше 60 лет. Опухоль поражает лимфатические узлы, костный мозг, селезенку. Образование плохо поддается лечению, хотя растет немного быстрее, чем ленивые.
Лимфомы маргинальной зоны. Составляют 5-10%, они, как правило, медленно растут. Существует три типа:
- Экстранодальная лимфома маргинальной зоны или лимфома, ассоциированная со слизистыми оболочками, – это наиболее часто встречающийся вид. Опухоль растет вне лимфатических узлов (экстранодально). Большинство опухолей развивается в желудке и ассоциированы с инфекцией Helicobacter pylori. Образование также может начинаться в легких, коже, щитовидной железе, слюнных железах. Обычно заболевание не распространяется на окружающие ткани. Средний возраст пациентов – 60 лет. При диагностике на ранней стадии шансы на полное излечение повышаются.
- Нодальная лимфома маргинальной зоны – это редкое заболевание, встречаемое у пожилых женщин. Процесс начинается в лимфатических узлах или костном мозге.
- Селезеночная лимфома маргинальной зоны чаще поражает селезенку и костный мозг. Чаще болеют пожилые мужчины, патология сопровождается увеличением органа. Процесс связан с инфицированием вирусом гепатита С.
Лимфома Беркитта. Это быстрорастущая опухоль, составляющая 1-2% среди всех лимфосарком. Взрослые болеют редко, чаще дети. Заболеваемость мальчиков выше, чем девочек. Процесс распространен в разных частях мира. Среди африканского населения распространена лимфома челюсти или других костей лица. Болезнь ассоциирована с инфицированием вирусом Эпштейна-Барр. В Америке, Европе распространен тип опухоли брюшной полости. Рост образования начинается в яичниках, яичках и других органах. Заболевание в таком случае не связано с инфицированием вирусом. Хоть процесс растет очень быстро, но зато хорошо поддается химиотерапии.
Лимфоплазматическая лимфома или макроглобулинемия Вальденстрема. Это медленнорастущая лимфома, которая составляет 1-2%. Поражаются костный мозг, лимфатические узлы.
Волосатоклеточный лейкоз. Встречается редко, в год около 700 случаев. Чаще болеют мужчины в возрасте старше 50 лет. Опухолевый субстрат – это маленькие В-лимфоциты с отростками в виде волосков, отсюда пошло название заболевания. Болезнь развивается медленно и в некоторых случаях не требует лечения. При поражении селезенки и красного костного мозга рекомендована химиотерапия, которая в большинстве случаев эффективна.
Первичная лимфома центральной нервной системы. Поражает головной и спинной мозг. Также опухоль можно встретить в тканях, окружающих органы ЦНС, например позвоночнике, черепе. Заболевание встречается редко, преимущественно у пожилых людей с проблемами иммунной системы, например после трансплантации органов или с ВИЧ-инфекцией. Первыми симптомами болезни являются головные боли, нарушение зрения, онемение и парестезии в конечностях. Опухоль хорошо поддается лечению, но выживаемость имеет низкую. Это связано с тем, что обычно пациенты имеют серьезные сопутствующие патологии.
Т-клеточные составляют менее 15% от общего числа.
Т-лимфобластная лимфома (лейкемия). Составляет 1% от всех лимфосарком. Болезнь можно рассматривать как лимфому и как тип острого лимфобластного лейкоза, в зависимости от того, какая часть костного мозга участвует в развитии патологии. При лейкозе процент поражения красного вещества кости больше. Злокачественные клетки при этом виде лимфомы – очень незрелые формы Т-лимфоцитов. Болезнь чаще начинается в тимусе и растет в область средостения, провоцируя проблемы с дыханием и отеки верхних конечностей. Заболевание поражает подростков, чаще мужчин. Опухоль растет быстро, если она диагностирована до момента поражения красного костного мозга, то лечение будет эффективным.
Периферические Т-клеточные лимфомы. Развиваются из более зрелых клеток. Выделяют 7 наиболее распространенных типов:
1. Кожные Т-клеточные лимфомы (грибковые микозы, синдром Сезари) начинаются в коже и составляют 5% от всех лимфосарком.
2. Взрослый Т-клеточный лейкоз вызывает заражение вирусом HTLV-1. Болезнь поражает костный мозг, лимфатические узлы, селезенку, печень, кожу. Существует несколько подтипов:
- хронический – растет медленно, имеет хороший прогноз;
- острый – является наиболее распространенным, растет быстро, при своевременном лечении – хороший прогноз.
3. Ангиоиммунобластная Т-клеточная лимфома занимает 4% от всех лимфосарком. Чаще поражает пожилых людей. Болезнь распространяется на лимфатические узлы, селезенку, печень. Первые симптомы: лихорадка, потеря веса, кожная сыпь, инфекции. Опухоль растет быстро, хорошо поддается лечению, но имеет тенденцию рецидивировать.
4. Т-клеточная лимфома назального типа поражает верхние дыхательные пути, например нос, горло.
5. Т-клеточная лимфома кишечного типа растет в подслизистой оболочке кишечника. Чаще поражает тонкую, но встречаются случаи заболевания толстой кишки. Симптомы включают в себя боль в животе, тошноту, рвоту. Выделяют несколько подтипов:
- встречается у людей с целиакией, более распространен;
- не связанный с непереносимостью глютена, заболеваемость ниже.
6. Анапластическая крупноклеточная лимфома занимает 2% от всего количества лимфосарком. Чаще поражает детей и подростков. Опухоль быстро растет, хорошо поддается лечению. Существует несколько типов:
- первичная кожная лимфома развивается только в эпидермисе;
- связанная с молочными железами лимфома растет у женщин с силиконовыми имплантатами.
7. Периферическая Т-клеточная лимфома поражает пожилых людей. Опухоль растет в лимфатических узлах, коже, селезенке, костном мозге, печени, пищеварительном тракте. Заболевание развивается быстро, хорошо поддается терапии, но может рецидивировать.
Лечение
В зависимости от типа и стадии лимфомы и других факторов, лечение НХЛ включает в себя следующие направления:
- химиотерапия;
- иммунотерапия;
- таргетное лечение;
- лучевая терапия;
- трансплантация стволовых клеток;
- хирургическое вмешательство.
 Также важной составляющей терапии является симптоматическая и паллиативная помощь, которая предотвращает и купирует инфекции, повышает количество лейкоцитов, устраняет симптомы.
Также важной составляющей терапии является симптоматическая и паллиативная помощь, которая предотвращает и купирует инфекции, повышает количество лейкоцитов, устраняет симптомы.
Лечение курируют несколько врачей, в трудных случаях собирается консилиум из нескольких специалистов. Доктора, которые принимают участие в терапии лимфосаркомы:
- гематолог – врач, лечащий заболевания крови;
- химиотерапевт;
- лучевой терапевт;
- хирург-онколог.
Хирургия. Оперативное вмешательство часто используется для получения гистологического образца, например, измененного лимфатического узла для диагностики заболевания, но редко для лечения.
Вмешательство хирургов необходимо при наличии лимфосаркомы в селезенке, щитовидной железе, желудке, при условии того, что опухоль не распространяется за границы органа. Оперативная методика в этом случае конкурирует с облучением. Окончательное решение принимается консилиумом врачей.
Лучевая терапия. Облучение назначается не во всех случаях, а только в следующих:
- как основное лечение для лимфом на I-II стадиях развития, если опухоль хорошо отвечает на лучевую энергию;
- в качестве дополнения к химиотерапии при более распространенных стадиях заболевания;
- перед трансплантацией стволовых клеток для того, чтобы устранить все опухолевые клетки из организма;
- для облегчения симптомов лимфомы, распространившейся в головной, спинной мозг.
Чаще всего курс облучения длится 1 месяц, а сеансы проводятся 5 дней в неделю.
Химиотерапия. Лечебная тактика, при которой используются специальные препараты, вводимые внутривенно или принимаемые вовнутрь. В зависимости от стадии лимфосаркомы химиопрепараты используются изолированно или в комплексе с иммунотерапией или облучением.
Применяются 6 групп лекарств:
Алкилирующие средства:
- «Циклофосфамид»;
- «Хлорамбуцил»;
- «Изофосфамид».
Кортикостероиды:
- «Преднизолон»;
- «Дексаметазон».
Препараты платины:
- «Цисплатин»;
- «Карбоплатин».
Аналоги пуринов:
- «Флударабин»;
- «Кладрибин».
Антиметаболиты:
- «Цитарабин»;
- «Гемцитабин»;
- «Метотрексат»;
Другие:
- «Винкристин»;
- «Доксорубицин»;
- «Митоксантрон»;
- «Этопозид»;
- «Блеомицин».
Часто препараты из нескольких групп используются в комбинации. Одна из наиболее распространенных вариаций – СНОР («Циклофосфамид», «Доксорубицин», «Винкристин», «Преднизолон»). Еще одна известная комбинация без «Доксорубицина» называется CVP.

Химия нередко сочетается с иммунотерапией, особенно с препаратом «Ритуксимаб».
Лечение назначается по циклам, между которыми запланированы периоды покоя для восстановления организма после лечения. Обычно цикл длится 1-2 недели, а период отдыха – 20-30 дней. В разных клинических ситуациях может потребоваться госпитализация в стационар или прохождение терапии амбулаторно.
Одной из разновидностей химии является интратекальная методика, которая применяется при лимфомах ЦНС. Препараты вводятся прямо в спинномозговой канал, где распространяются вместе с ликвором в желудочки головного мозга. Препараты для этого метода – «Метотрексат», «Цитарабин».
Народное лечение. Нетрадиционная медицина позволяет применять для лечения дополнительные и альтернативные методики. Эти вариант вряд ли одобрит или предложит лечащий врач. Лечение может включать в себя прием витаминов, биологически активных добавок, трав, поддержание специальных диет, иглоукалывание, массаж, внутривенные инфузии, клизмы с различными веществами.
Альтернативные методики в некоторых случаях могут облегчить симптомы, кратковременно улучшить состояние, но их эффективность во влиянии на опухоль не доказана научно. Именно поэтому народное лечение является опасным, так как некоторые пациенты отказываются от традиционной терапии с доказанной эффективностью. Важно понимать, что на опухоль можно воздействовать только специальными лекарственными средствами, применение нетрадиционных методик не должно мешать основному лечению, поэтому обязательно следует согласовывать эти моменты с врачом.
Новые методы лечения. В связи с высокой распространенностью неходжкинских лимфом во всех странах мира, ведется множество разработок для более успешного и быстрого лечения заболевания.
 В настоящее время в качестве терапии используется пересадка костного мозга и иммунотерапия. Методики являются новыми и пока доступны не всем городам и странам.
В настоящее время в качестве терапии используется пересадка костного мозга и иммунотерапия. Методики являются новыми и пока доступны не всем городам и странам.
Высокодозная химиотерапия и трансплантация стволовых клеток. Методика позволяет онкологам назначать более интенсивные курсы химиотерапии в комплексе с лучевой терапией для полного уничтожения раковых клеток.
Дозировки химиотерапевтических препаратов ограничены побочными эффектами. Более высокие дозы зачастую не могут быть использованы, хотя они способны уничтожить больше злокачественных клеток, потому что при этом повреждается костный мозг, который производит новые нормальные клетки, и в организме начинается их недостача. При лечении малыми и средними дозировками организм восстанавливается после курса химии за 2-4 недели, после высокодозной терапии этого может не произойти вообще.
С пересадкой стволовых клеток врачи могут назначать необходимое количество лекарства, не беспокоясь о состоянии костного мозга, так как после терапии происходит его пересадка. Выделяют 2 вида трансплантации стволовых клеток:
- Аутологическая, при которой используется материал пациента. Забор костного мозга производится за несколько недель до начала лечения. Его замораживают и хранят, пока пациент получает терапию. Далее происходит переливание костного мозга внутривенно.
- Аллогенная – это та, при которой используются донорские клетки. Обычно привлекаются кровные близкие родственники (брат, сестра). Также источниками костного мозга могут быть случайные подходящие доноры, пуповинная кровь.
Аутологический используется чаще, чем аллогенный, но при распространении опухоли на костный мозг его нельзя переливать после лечения, так как он послужит источником нового роста образования.
Трансплантация костного мозга – это серьезная гематологическая операция, которая доступна далеко не во всех онкологических центрах России, мира. Цена на аутологическую трансплантацию ниже, так как при аллогенной оплачивается материал от донора.
Иммунотерапия. Лечение, которое стимулирует собственную иммунную систему пациента или использует искусственные аналоги клеток иммунной системы для уничтожения онкоклеток лимфомы или замедления ее роста.
Используются моноклональные антитела – это искусственные белки, которые разработаны для атаки определенной мишени, в частности клеток лимфосаркомы. Для лечения неходжкинской лимфомы используются 5 групп препаратов:
- Антитела, направленные на CD20, – это белок на поверхности В-лимфоцитов. Средства: «Ритуксимаб», «Обинутузумаб», «Офатумумаб», «Ибритумомаб». Лекарства вводятся внутривенно, могут вызывать общие побочные эффекты, например зуд, озноб, лихорадку, тошноту.
- Антитела, направленные на CD Препарат «Алемтузумаб».
- Антитела, направленные на CD30. Средство «Брентуксимаб».
- Интерфероны – это химические вещества, которые вырабатывают лейкоциты для борьбы с чужеродными агентами, для борьбы с лимфомой используются их синтетические аналоги.
- Иммуномодулирующие препараты, например «Талидомид», «Леналидомид», стимулируют собственную иммунную систему.
Новейшая методика иммунотерапии – это использование химерного антигена. В процессе из крови пациента удаляются Т-лимфоциты. В лаборатории на их поверхность наносятся специальные химерные антигенные рецепторы. Они могут присоединяться к белкам на поверхности клеток лимфомы. Измененные Т-клетки переливаются обратно пациенту, где они разыскивают опухоль и помогают собственной иммунной системе бороться с ней. В настоящее время множество разновидностей химерных рецепторов изучается в процессе клинических испытаний, но есть и одобренные способы лечения диффузной крупноклеточной В-лимфомы.
Течение и лечение заболевания у особых групп пациентов
Болезнь чаще встречается у подростков и стариков, поэтому методики лечения, курсы и препараты для этих категорий больных являются стандартными.
Беременность. Сочетание беременности и неходжкинской лимфомы достаточно редкое и представляет собой сложный клинический случай даже для врачей с большим стажем работы.
В случаях когда лимфосаркома, особенно ее неагрессивные формы, выявляется в третьем триместре беременности, прогноз благоприятный. Однако такая ситуация достаточно редкая, так как во время вынашивания женщин поражают агрессивные формы опухоли, которые быстро растут, дают диссеминированные метастазы. Лечебная тактика основывается на всех нюансах протекания беременности и заболевания. Во втором и третьем триместрах проводится полноценная химиотерапия.
На ранних сроках, примерно около 2 недель после оплодотворения, лечение приводит к самопроизвольному аборту, но женщина даже не будет подозревать, что была беременна. Со 2-й по 8-ю недели, когда задержка менструаций, тест и ультразвуковое исследование уже могут показать наличие плодного яйца, проведенное лечение приводит к высокому риску появления врожденных пороков развития. После 3 месяца вынашивания препараты вызывают задержку развития плода. С учетом возможных последствий для ребенка женщине, у которой выявлена опухоль в первом триместре, будет предложен медикаментозный аборт. При отказе от манипуляции химиотерапия назначается без использования алкилирующих агентов и антиметаболитов. При неагрессивном типе образования может быть избрана выжидательная тактика до наступления второго триместра, когда уже можно проводить лечения без риска воздействия на плод.
Реабилитация
Неходжкинская лимфома и ее лечение влияют на физическое, психологическое здоровье. Например, некоторые лимфомы могут вызвать периферическую невропатию, которая проявляется болью, онемением рук, ног, а также усталость, повышенную утомляемость.
Для того чтобы восстановить свое здоровье после перенесенного онкологического заболевания, необходимо пройти курс реабилитации, которая включает в себя широкий спектр методов для повышения качества жизни. Цель медицинского восстановления заключается в укреплении здоровья и иммунитета, уменьшении стресса после перенесенной лимфосаркомы.
Реабилитация включает в себя следующие виды помощи:
- физиотерапевтическая заключается в индивидуальной программе физических упражнений. Физкультура направлена на снижение усталости, улучшение выносливости;

- социальная помощь состоит в обеспечении человека поддержкой, восстановлении его профессиональных навыков или предоставлении вариантов нового трудоустройства. Если лимфосаркому перенес человек пенсионного возраста, то специалисты помогают ему вернуться в свои обычные условия проживания;
- помощь логопеда заключается в восстановлении речи, голоса, глотания;
- мануальная – это массажные практики, направленные на уменьшение боли или дискомфорта после лечения.
Осложнения
Химиотерапия часто вызывает побочные эффекты, которые зависят от типа и дозы лекарства, продолжительности лечения. Возможные осложнения включают:
- выпадение волос;
- стоматит;
- потерю аппетита;
- тошноту, рвоту;
- диарею;
- развитие инфекций;
- кровотечение, частые гематомы;
- одышку;
- слабость, усталость, быструю утомляемость;
- нефротоксическое действие;
- потерю фертильности;
- повышение риска развития лейкемии;
- препараты платины вызывают невропатии;
- «Ифосфамид» может повредить слизистую мочевого пузыря;
- «Доксорубицин» имеет кардиотоксическое действие;
- «Блеомицин» воздействует на легкие.
Обычно эти последствия исчезают после окончания лечения, но в тяжелых случаях может понадобиться поддерживающая помощь, которая включает в себя:
- противотошнотные средства;
- препараты железа, переливание препаратов крови;
- средства для повышения лейкоцитов;
- жаропонижающие, противовоспалительные и антибиотики.
Лучевое лечение также может вызывать следующие побочные эффекты:
- со стороны кожи: гиперемия, ожоги;
- усталость, повышенная утомляемость;
- тошнота, рвота;
- диарея;
- анемия, лейкопения;
- при облучении головы и шеи: стоматит, нарушение глотания, сухость во рту.
Все перечисленные проявления исчезают после окончания лечения, но существуют проблемы, связанные с облучением, которые требуют лечения и могут не пройти:
- постлучевой пневмонит;
- кардиопатия;
- гипо- или гипертиреоз;
- энцефалопатия;
- повышается риск рака легких и молочной железы.
Осложнения после процедуры пересадки костного мозга:
- болезнь трансплантата против хозяина, которая проявляется иммунной активностью донорских клеток против организма реципиента;
- отторжение трансплантата, когда клетки подвергаются уничтожению со стороны собственной иммунной системы;
- кровотечения в легких, головном мозге и других локализаций;
- катаракта;
- ранняя менопауза у женщин;
- анемия;
- инфекции;
- тошнота, рвота, диарея;
- повреждение почек, печени, слизистых ЖКТ.
Рецидивы
После перенесенной лимфомы увеличивается риск развития злокачественного процесса другой локализации. Наиболее часто встречаются следующие опухоли:
- меланома;
- рак легкого;
- рак почки;
- саркома Капоши;
- рак головы и шеи;
- рак толстой кишки;
- рак щитовидной железы;
- рак мочевого пузыря;
- лейкемия;
- лимфома Ходжкина.
Также пациенты, пережившие лимфосаркому, не защищены от ее повторного роста, то есть рецидива. Для того чтобы вовремя выявить опухоль на ранней стадии, необходимо регулярно обследоваться.
Нельзя полностью исключить вероятность возникновения опухоли, но можно уменьшить риск следующими способами:
- нормализовать массу тела;
- постоянно заниматься спортом;
- правильно питаться;
- полностью отказаться от курения;
- ограничить прием алкоголя.
При повторном появлении опухоли необходимо применять методики комбинированного лечения. Используются высокодозные курсы химиотерапии в комбинации с иммунотерапией и пересадкой костного мозга. В некоторых случаях необходимо проводить облучение пораженных органов.
Прогноз при разных стадиях
Показатели выживаемости помогают оценить продолжительность жизни пациентов с установленным диагнозом на основании статистической информации. Обычно учитывается выживаемость на протяжении 5 лет с момента установки диагноза.
5-летняя выживаемость – это процент людей, которые живут с определенной стадией болезни в течение пяти лет после обнаружения лимфомы. В процессе прогнозирования учитывается международный прогностический индекс (МПИ), который впервые был разработан для помощи врачам определить перспективы для людей с агрессивными типами лимфом. Однако впоследствии выяснилось, что индекс оказался полезен для людей с другими видами лимфосарком.
Расчет индекса включает анализ 5 факторов, влияющих на прогноз:
- Возраст пациента.
- Стадия лимфомы.
- Общее состояние человека, его возможности в выполнении бытовых дел, самообслуживании.
- Концентрация лактатдегидрогеназы (ЛДГ) в крови.
Хорошие прогностические факторы включают:
- возраст ниже 60 лет включительно;
- I-II стадии;
- нет очага поражения в экстралимфоидной ткани или такая опухоль единичная;
- способность нормально функционировать и выполнять все бытовые действия;
- сывороточная ЛДГ в норме.
Плохой прогноз при лимфосаркоме включает следующие факторы:
- возраст больше 60 лет;
- III-IV стадии;
- опухоль распространилась на один из экстралимфатических органов;
- пациенту необходима помощь в выполнении бытовых действий;
- сывороточная ЛДГ повышена.
Каждому неблагоприятному прогностическому фактору присваивается 1 балл, а за хорошие факторы – 0 баллов. Индекс подразумевает сумму баллов, которые можно трактовать разделением пациентов на 4 группы риска:
- Низкий риск – 0 или 1 балл.
- Низкий средний риск – 2 балла.
- Высокий средний риск – 3 балла.
- Высокий риск – 4 или 5 баллов.
В процессе исследований было выявлено, что 75% людей с наименьшим риском и 30% людей с высоким риском прожили не менее 5 лет.
 Международный прогностический индекс позволяет врачам лучше спланировать лечение, которое они основывают на типе и стадии опухоли. МПИ постоянно модифицируется и подстраивается под новые терапевтические методики.
Международный прогностический индекс позволяет врачам лучше спланировать лечение, которое они основывают на типе и стадии опухоли. МПИ постоянно модифицируется и подстраивается под новые терапевтические методики.
Специально был разработан МПИ для фолликулярной лимфомы, которая медленнее растет, по сравнению с другими типами. Хорошие прогностические признаки включают:
- возраст меньше 60 лет;
- стадии I-II;
- гемоглобин крови больше 120 г/л;
- менее 4 пораженных опухолью зон;
- ЛДГ в норме.
Плохие факторы:
- возраст больше 60 лет;
- стадии III-IV;
- гемоглобин меньше 120 г/л;
- больше 4 зон поражено опухолью;
- ЛДГ повышена.
Выделяют 3 степени риска;
- Низкий риск – 1 балл.
- Средний риск – 2 балла.
- Высокий риск – 3 и более баллов.
Выживаемость представлена в таблице.
| Группа риска | 5-летняя выживаемость | 10-летняя выживаемость |
|---|---|---|
| Низкий | 91% | 71% |
| Средний | 78% | 51% |
| Высокий | 53% | 36% |
Диета
Для профилактики развития первичной опухоли и рецидива следует придерживаться принципов здорового питания. Первым шагом является запас определенных продуктов, которые всегда должны находиться под рукой, так как являются основой диетической кухни.
К таким продуктам относятся:
- чечевица, нут, фасоль;
- коричневый, длиннозерновой рис;
- цельнозерновые макаронные изделия;
- овощи;
- фрукты;
- обезжиренное молоко, кефир;
- яйца;
- куриная грудка;
- лосось, окунь, треска, камбала.

Также важно заменить растительное масло на оливковое, льняное и использовать их свежими в качестве заправки в салат. Сахар и высокоуглеводные продукты лучше исключить из рациона. Соль можно употреблять до 2-3 грамм в сутки. Очень важно соблюдать питьевой режим, потребляя до 1.5 литров чистой воды за день.
В период восстановления после лечения рекомендовано увеличить порции белковой пищи, но при этом не уменьшая потребление овощей и фруктов. Растительная клетчатка должна поступать в организм постоянно. Летом, весной и осенью за счет свежей зелени, плодов, ягод, овощей. На зиму рекомендовано запастись замороженными продуктами, чтобы готовить компоты, рагу и другие блюда.
Профилактика и диспансерное наблюдение
Нет надежного способа предотвратить неходжкинскую лимфому. Большинство людей не имеет известных факторов риска, которые можно скорректировать. Но существуют некоторые вещи, которые можно сделать, чтобы снизить риск, например ограничить себя от заражения некоторыми инфекциями и заботиться о состоянии иммунной системы. Для профилактики следует придерживаться следующих советов:
- для предотвращения заражения ВИЧ-инфекцией следует практиковать использование презерватива, не употреблять наркотики;
- своевременно выявлять и лечить инфицирование Helicobacter pylori;
- поддерживать свой вес в норме, в рацион включать больше овощей и меньше мяса.
Диспансерное наблюдение включает в себя следующие обследования с определенной кратностью:
- осмотр у онколога до 8 раз в первые 2 года после прохождения лечения, на 3-й год – 4 раза, 4-й,5-й год – 2 раза.
- общий анализ крови, УЗИ каждый квартал 1-2-го года, раз в полгода на 3,4,5-й;
- КТ, МРТ два раза в 1-2-й год, затем 1 раз за 12 месяцев.
Получение инвалидности
Оформление стойкой нетрудоспособности проводится в поликлинике или стационаре. Химиотерапевт, онколог или гематолог подготавливают посылочный лист на МСЭК, где комиссия подтверждает факт инвалидности и присваивает группу. Обычно при I-II стадии лимфосаркомы дается III группа нетрудоспособности или пациент полностью восстанавливает работоспособность. В более запущенных случаях возможно присвоение II-I группы. Также большую роль играет сопутствующая патология, которая может влиять на тяжесть состояния пациента.

 Группа инвалидности дается на год, после которого необходимо проходить перекомиссию. В некоторых случаях нетрудоспособность присваивается бессрочно.
Группа инвалидности дается на год, после которого необходимо проходить перекомиссию. В некоторых случаях нетрудоспособность присваивается бессрочно.
Лечение лимфосаркомы в Израиле
Медицинское обслуживание в этой стране уже долгое время находится на самом высшем уровне. Это происходит благодаря использованию наиболее современного и качественного диагностического оборудования. Специалисты являются участниками мировых конференций, на которых у них есть возможность быть в курсе всех исследований и новшеств в лечении лимфом.
В настоящее время в диагностике лимфом используются следующие исследования, которые качественно проводятся в Израиле:
- исследование крови для клинического, биохимического, гормонального, генетического анализа;
- проведение биопсий увеличенных лимфатических узлов;
- иммуногистохимическое исследование;
- пункция костного мозга;
- ПЭТ-КТ;
- СКТ;
- МРТ;
- УЗИ;
- рентгенограмма;
- молекулярно-генетическое исследование.
Для лечения лимфосарком в Израиле пользуются последними исследованиями современного научного общества:
- химиотерапия, в частности интратекальная (введение лекарства в спинномозговой канал);
- высокодозированное введение препаратов для устранения больших и агрессивных опухолей;
- лучевая терапия;
- иммунотерапия;
- трансплантация костного мозга.
Кроме всего перечисленного, в израильских центрах работают внимательные, вежливые и трудолюбивые сестры, младший персонал. Для русскоговорящих пациентов предоставляется переводчик, сопровождающий. Все материалы исследований и лечения переводятся на доступный язык и отдаются больному. После терапии врачи могут контролировать состояние больного в удаленном виде, по скайпу или другим мессенджерам.
Лучшие больницы Израиля
В интернете можно найти много информации о 6 центрах, которые занимаются лечением лимфосаркомы:
- Медицинский центр им. Сураски («Ихилов») в Тель-Авиве. Первично больной поступает в отделение онкогематологии, где его при необходимости дообследуют и назначают лечение. Если требуется облучение, то пациент переводится в отделение лучевой терапии. Клиника оборудована по последнему слову медицинской техники. Врачи, которые будут заниматься больным с неходжкинской лимфомой: Илан Гиль Рон, Диана Мацеевски, Офер Меримский, Варда Дойтш. Все специалисты являются профессорами в медицинских университетах Израиля, имеют огромный опыт в своей специальности и трепетно относятся к больным.
- Клиника онкогематологии «Рамбам» в городе Хайфе. Больница является государственной, но от этого не менее знаменитой, так как существует уже около 75 лет. Для терапии лимфосаркомы пациента госпитализируют в специальное отделение. Врачи, работающие в госпитале, имеют огромный опыт борьбы с неходжкинской лимфомой. Пациент будет в надежных руках Эльдара Дана, Цили Цукерман, Карен Друмеа.
- Подразделение онкогематологии клиники «Ассута» в городе Тель-Авиве. Центр является частным. По данным статистики, в больнице излечивают около 95% лимфосарком. В клинике работает всемирно известный специалист по трансплантации стволовых клеток – Шимон Славин. Ему составляют компанию во время терапии пациента Моше Инбар, Офер Спилберг.
- Клиника онкогематологии им. Хаима Шиба находится в Рамат-Гане. Больница входит в тройку наиболее успешных по излечиваемости от лимфом. Такой статистикой учреждение благодарно ведущему специалисту – Юрию Голдесу.
- «Герцлия Медикал Центр» находится в одноименном городе Израиля. Больница ничем не уступает вышеперечисленным, так как обладает современными диагностическими аппаратами, располагает высококвалифицированными кадрами.
- Клиника имени Ицхака Рабина в Петах-Тикве. Больница берет на себя около 20% всех онкогематологических заболеваний, среди которых подавляющее большинство – это лимфомы. Специалисты, персонал и диагностическое оборудование в центре находятся на высшем уровне.

Цены за медицинские услуги
| Стоимость услуг | Цена, $ |
|---|---|
| Консультация онколога | 650 |
| УЗИ органов брюшной полости | 460 |
| КТ органов грудной клетки | От 550 до 590 |
| ПЭТ-КТ | От 1 530 до 1 600 |
| Биопсия костного мозга | От 2 600 |
| Биопсия лимфатического узла | От 1 800 до 2 600 |
| Химиотерапия | От 2 000 |
| Иммунотерапия | От 1 500 до 5 000 |
| Лучевая терапия | От 6 000 до 12 000 |
| Трансплантация костного мозга | От 60 000 до 105 000 |
Отзывы пациентов
Александра, 29 лет, г. Тюмень. «На 11-ой неделе беременности у меня выявили опухоль носовой пазухи. Я списывала все симптомы на токсикоз, но, когда начались носовые кровотечения и дышать стало вообще невозможно, я обратилась к врачу. После тщательного обследования мне назначили МРТ носовых пазух. Заключение было неутешительным. Все врачи в голос кричали об аборте, но это был желанный ребенок, которым я не могла забеременеть 3 года! На семейном совете было решено ехать в Израиль, а так как муж у меня еврей и там живут его родные, на лечение в «Рамбам» были скидки. Там врачи все мне объяснили, что терапию можно начать более слабыми препаратами, а со второго триместра постепенно вводить более серьезные. Терапия прошла хорошо, хотя было тяжело морально. Но благодаря специалистам от Бога, медсестричкам, санитарочкам со мной и дочкой все хорошо. Я рожала сама, после родов прошла лучевую терапию, и началась ремиссия». Алексей, 34 года, г. Калининград. «У мамы пару лет назад выявили опухоль в средостении, которая оказалась лимфосаркомой. Началось все с увеличенного лимфатического узла в подмышечной ямке, который не болел и никак ее не беспокоил. Но постепенно она стала уставать быстрее, начались головокружения, одышка, тяжесть в груди, повышенная температура. Терапевт направил на УЗИ увеличенного узла и рентген легких. Там и выяснилось, что проблема в распространенной опухоли. Возраст и наличие сопутствующих проблем с печенью стали причиной отказа от химиотерапии в родном городе. Тогда я поднапрягся и отправил мать к знакомым в Израиль, в «Ихилов». Там ее прокапали, провели курс лучевой терапии. Опухоль исчезла, наступила ремиссия. Благодаря израильским врачам моя мама снова здорова».
Лечение в Германии
Помощь больным с лимфомами в стране проводится активно. Клиники обустроены качественным немецким оборудованием, врачи являются профессорами медицинских университетов. Благодаря своей педантичности, аккуратности, вежливости и тяге к знаниям многие пациенты едут в Германию именно к немецким врачам. Лимфомы лечатся стандартными методиками. Среди современных вариантов находятся:
- интратекальная и высокодозная химиотерапия;
- иммунотерапия;
- таргетное лечение;
- радиотерапия.
В тяжелых случаях используется высокодозированная химиотерапия с последующей аутологичной пересадкой стволовых клеток. Если у пациента наблюдаются метастазы лимфомы в костный мозг, то по специальной базе доноров подбирают подходящего. В случае наличия у больного брата или сестры, родителей их также проверяют на возможность стать источниками новых стволовых клеток.
Оплата лечения может производиться со специального депозитного счета, который пациент или его родственники открывают по приезде на лечение. Все оставшиеся после терапии деньги возвращаются больному.
 Многих людей останавливает незнание языка, но практически во всех клиниках Германии есть помощники, говорящие на русском. Они помогают больному оформить все документы на лечение, приехать к центру, обеспечивают наличие жилья родным, консультируют пациента по поводу диагностических процедур, лечения, результатов.
Многих людей останавливает незнание языка, но практически во всех клиниках Германии есть помощники, говорящие на русском. Они помогают больному оформить все документы на лечение, приехать к центру, обеспечивают наличие жилья родным, консультируют пациента по поводу диагностических процедур, лечения, результатов.
Во всех немецких центрах работает квалифицированный медицинский персонал для обеспечения максимально комфортного лечения. Наиболее известные клиники:
- «Нордвест»;
- Университетская больница Эссена;
- Академическая клиника университета Гамбурга;
- «Норд Клиник Альянс».

Цены на услуги
| Стоимость услуг | Цена, € |
|---|---|
| Консультация онколога-гематолога | 750 |
| Биопсия | 1 000-1 300 |
| УЗИ органов брюшной полости | 500-700 |
| Иммунотерапия | От 5 000 |
| ПЭТ-КТ | От 1 200 до 2 200 |
| Химиотерапия | От 2 500 до 4 300 |
| Лучевая терапия | От 7 000 до 10 000 |
| Трансплантация костного мозга | От 100 000 |
Отзывы пациентов
Олеся Ивановна, 67 лет, г. Анапа. «Ни у кого из моих родственников не было онкологии, но, по-видимому, 30 лет работы врачом-рентгенологом дали о себе знать. Постепенно стала чувствовать себя плохо, появилась одышка, потливость ночью, начала выбухать яремная вена на шее. Я поняла, что, скорее всего, у меня рак легкого, сделала рентгенограмму органов грудной клетки и выяснилось, что опухоль растет из средостения. Была проведена КТ, диагноз лимфомы меня обнадежил, так как в моей практике было множество случаев длительной ремиссии. Лечиться решила у своей подруги, которая перебралась в Германию и до сих пор имеет врачебную практику в «Нордвесте». Там я прошла интенсивный курс химиотерапии, после чего мне пересадили мой костный мозг, полученный заранее. Благодаря этому моя не очень благоприятная опухоль исчезла и уже 3 года не появляется». Оксана, 45 лет, г. Владикавказ. «Неходжкинскую лимфому обнаружили у моего сына, примерно 5 лет назад, когда ему исполнилось 20 лет. Первыми появились жалобы на боль в животе, но все списали на гастрит, который у него был до этого. Затем присоединилась тошнота, рвота, повышение температуры, ночная потливость. Он похудел, стал быстро уставать, на учебу почти не было сил. Я забила тревогу, и мы оказались у очень хорошего эндоскописта нашего города. Врач сказал, что есть опухоль в желудке, но неизвестен ее гистологический вид. Анализ пришел через 2 недели, и стало ясно, что образование злокачественное, выросло быстро, поэтому лечение необходимо проводить безотлагательно. Муж нашел клинику «Эссен» в Германии, уже через 5 дней мы с сыном были там. Ему сделали забор костного мозга, обследовали. После 3 циклов тяжелой химии у него упали лейкоциты и врачи перелили стволовые клетки. Еще 3 цикла лечения – и опухоль исчезла, даже не понадобилась операция. Спасибо врачам, ремиссия уже 5 лет!»
Лечение в Росии
Москва
Необязательно ехать в Германию или Израиль для получения качественной помощи при лимфоме, в России также есть несколько клиник, которые специализируются на терапии этого заболевания. Больницы оснащены оборудованием, не уступающим по качеству немецкому. Отечественные врачи систематически принимают участие в конференциях, посвященных лимфосаркоме, совершенствуют свои знания в процессе практики за границей.
 Зачастую возможности российской медицины ограничены благосостоянием пациентов, так как не все препараты имеются в государственных учреждениях, но многие можно заказать в Европе или Америке. Для граждан существуют квоты на бесплатную помощь, но их количество ограниченно.
Зачастую возможности российской медицины ограничены благосостоянием пациентов, так как не все препараты имеются в государственных учреждениях, но многие можно заказать в Европе или Америке. Для граждан существуют квоты на бесплатную помощь, но их количество ограниченно.
Пересадка костного мозга аутологичным способом не составляет труда для специалистов в Москве, но, если эта методика не подходит, будет достаточно трудно найти донора. В России нет базы данных костного мозга, из которой можно подобрать подходящий источник стволовых клеток, поэтому стоит надеяться только на совместимость с близкими родственниками.
Лечение лимфосаркомы проводится в следующих учреждениях столицы:
- Главный военный клинический госпиталь имени Н. Н. Бурденко.
- Онкологический центр имени Блохина.
- ФГБУ «Клиническая больница № 1» Управления делами Президента РФ.
- Лечебно-диагностический центр Минздрава РФ.
- Клиническая больница № 85.
- Клиника «К+31».
- Лечебно-диагностический центр «Патеро Клиник».

Цены на услуги
| Стоимость услуг | Цена, руб. |
|---|---|
| Консультация онколога-гематолога | 6 150 |
| Рентгенограмма | 500 |
| УЗИ | 1 400 |
| МРТ | 8 800 |
| КТ | 3 700 |
| Биопсия | От 5 000 до 10 000 |
| Химиотерапия | От 5 250 до 21 000 |
Отзывы пациентов
Юлия, 27 лет, г. Балашиха. «Год назад у меня стала болеть голова. Сначала это была просто тяжесть в висках, которая за несколько месяцев превратилась в ужасную мигрень. Я не могла ничего делать, ходить на работу, даже спать. Родственники отвезли меня в московскую больницу, где стало еще хуже. Я провела несколько дней в реанимации, пока состояние не стабилизировалось. После всех обследований мне сделали люмбальную пункцию. Оказалось, что у меня лимфосаркома головного мозга. Лечение решили проводить в Москве. Первыми были 3 цикла химиотерапии, после которых стало легче. Теперь я прохожу облучение, прогноз хороший. Спасибо докторам!» Илья, 59 лет, г. Долгопрудный. «Меня долгое время беспокоил хронический насморк. Чем только я не лечился, постоянно ходил в поликлинику к лор-врачу. Когда стало совсем плохо, нос заложило основательно, не помогали ни одни капли. Врач тогда назначила КТ гайморовых пазух. Там обнаружили несколько образований, увеличенные регионарные лимфатические узлы. В общем, меня отправили на лечение в Москву. Там доктора выяснили с помощью биопсии гистологический тип опухоли. Сказали, что можно пока не трогать образование, растет оно медленно и имеет благоприятное течение. Прописали лечение, от которого носовое дыхание возобновилось. Раз в полгода приезжаю на консультацию, пока негативной динамики нет».
Санкт-Петербург
Помощь в Северной столице оказывается не хуже, чем в Москве. В городе существует несколько государственных и частных клиник, где проводят химиотерапию современными препаратами, радиотерапию, иммунотерапию. Оборудование включает в себя современные КТ и ПЭТ-КТ аппараты, УЗ-сканеры экспертного класса, которые позволяют выявить опухоли различного размера и локализации. Специалисты постоянно повышают свою квалификацию, участвуя в общероссийских, мировых конференциях.
Клиники, где можно пройти лечение:
- Амбулаторно-консультативное отделение НИИ фтизиопульмонологии.
- Консультативно-диагностический центр при управлении делами президента РФ.
- Клиники «Современные медицинские технологии».
- Центр «Основа».
- Многопрофильная клиника имени Н. И. Пирогова.

Цены на услуги
| Стоимость услуг | Цена, руб. |
|---|---|
| Консультация онколога-гематолога | От 4 500 |
| УЗИ | От 500 до 2 000 |
| Химиотерапия | От 8 000 до 32 000 |
Отзывы пациентов
Виталий, 25 лет, г. Каменногорск. «Мне не очень повезло с видом опухоли, полтора года назад диагностировали агрессивный тип лимфосаркомы. Опухоль с надключичных лимфоузлов распространилась в кости, поразила красный мозг и стволовые клетки. Лечится я поехал в Питер, так как он ближе всего. Там мне провели несколько курсов химиотерапии, облучение поверхностных пораженных лимфатических узлов. Опухоль уменьшилась, но не исчезла. Теперь доктора и родные ищут для меня донора стволовых клеток, так как из близких никто не подходит. За границей существуют специальные базы доноров, но в России пока этого нет. Надежды не теряю, тем более врачи из клиники поддерживают и всеми силами стараются помочь. Спасибо им!» Виталина, 57 лет, г. Санкт-Петербург. «4 года назад я перенесла лечение лимфосаркомы подмышечных и паховых лимфатических узлов. Терапия проходила очень плохо, состояние ухудшилось, но опухоль исчезла, врачи сказали, что наступила ремиссия. Сначала раз в полгода, а потом ежегодно я проходила рентген грудной клетки, УЗИ брюшной полости, КТ. Несколько месяцев назад на компьютерной томограмме нашли увеличенные лимфоузлы в паховой области. Онкологи сделали биопсию этой опухоли, и оказалось, что болезнь вернулась. Сейчас снова прохожу лучевую терапию, а затем меня ждет химия. Врачи в Питере отличные, если не они, то я давно бы забросила лечение и неизвестно, чем это закончилось!»
Неходжкинские лимфомы достаточно распространены в мире. Выявление и диагностика заболевания являются сложными, так как существует множество разновидностей лимфосарком. Тактика определяется в каждом отдельном случае, в зависимости от гистологического вида, состояния пациента, стадии распространения процесса. Следует запомнить, что при обнаружении увеличенных лимфатических узлов нужно сразу же обратиться к врачу за помощью.

