Острое нарушение мозгового кровообращения ведет к стойкому очаговому поражению структур центральной нервной системы. Это состояние именуют инсультом. Чаще всего его симптомами становятся расстройство двигательной функции конечностей, паралич лицевых мышц, спутанность сознания, нарушение речи и зрения.
В зависимости от механизма поражения вещества головного мозга и причин вызвавших его различают геморрагический и ишемический инсульт головного мозга. Диагностика патологии осуществляется в несколько этапов. Включает в себя исследование структур и кровоснабжения головного мозга с помощью методов визуализации.
Лечение назначается исходя из степени поражения структур ЦНС. В тяжелых случаях упор делается на поддержание работы систем жизнеобеспечения и борьбу с отеком головного мозга. После стабилизации состояния пациента проводится курс симптоматической и нейропротекторной терапии.
Что такое инсульт
Острое нарушение мозгового кровообращения диагностируется на участке головного мозга, на который перестала поступать кровь. Такая ситуация возникает из-за блокировки (полной/частичной) или разрыва питающих кровеносных сосудов – артерий, венозный инсульт встречается редко.
Функциональные клетки головного мозга, нейроны, чувствительны к недостатку кислорода и питательных веществ. Их отмирание наступает вследствие гипоксии из-за прекращения кровоснабжения пораженного вещества мозга или излития на него некоторого количества крови.
При этой патологии область поражения, к которой принадлежат поврежденные нейроны, перестает правильно функционировать, что отражается на состоянии заболевшего. Если повреждена зона, отвечающая за речь, то это выражается в алалии – неспособности воспроизводить нужные звуки. При этом сам заболевший полностью понимает, что ему говорят окружающие и выполняет необходимые действия конечностями.
Поскольку зоны головного мозга, отвечающие за когнитивную деятельность ЦНС, расположены близко, то на практике редко встречается ситуация, когда у человека нарушается только одна из функций. В основном это проявляется в совокупности дисфункций сразу нескольких участков, что выражается в нарастающей симптоматике патологии. Например, если прекратилось кровоснабжение зоны отвечающей за речь, то вначале пропадает она, а затем способность сложно мыслить.
В зависимости от проявлений нарушения мозговой деятельности различают легкую, среднюю и тяжелую форму заболевания. От момента повреждения кровеносного сосуда до появления явных признаков патологии обычно проходит от 5 часов (при остром течении) до нескольких дней. Чем раньше будет начато лечение и предприняты меры по предотвращению ухудшения состояния заболевшего, тем лучше для него – при отсутствии терапии инсульт грозит смертью.
Виды
По международной классификации болезней (МКБ-10) патологиям центральной нервной системы отведено 10 подразделов, 5 из них освещают непосредственно инсульт. Они располагаются под номерами раздела от I60 до I64. Классификация основана на интерпретации заболевания по механизму возникновения. Исходя из этих характеристик, различают следующие виды инсульта головного мозга:
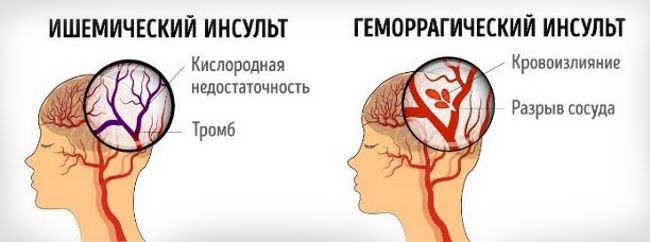
- Ишемический. Развивается из-за нарушения проходимости кровеносных сосудов, полного или частичного, вследствие закупорки протока сосуда тромбом или сужения просвета из-за холестериновых отложений на стенках;
- Геморрагический. Развивается на фоне разрыва мозговой артерии, из-за чего на месте излития крови формируется гематома, которая стесняет окружающие ткани и мешает им правильно функционировать.
Деление инсульта по характеристикам нарушения мозгового кровоснабжения условное, поскольку практически в каждом клиническом случае при этой патологии возникают очаги и того, и другого типа заболевания. Диагноз ставится по преобладающим характерным признакам.
Ишемический инсульт
Слово «инсульт» пришло из древнего Рима. С латыни оно переводится, как «наскок, нападение, удар», что характеризует скорость его развития – он возникает неожиданно для самого заболевшего. Однако если он развивается по ишемическому типу, то предпосылкой становится состояние, которое именуют транзиторной ишемической атакой.
Она возникает вследствие частичного перекрытия кровеносного сосуда, питающего головной мозг. Из-за чего на него структуры временно перестают поступать питательные вещества и, как следствие, – возникает отек околососудистых тканей. Чаще всего такие изменения наблюдаются в крупных сосудах, например, сонной артерии.
В момент возникновения ишемической атаки нарушение проходимости ведет к скоплению некоторого количества крови в сосуде, что выражается в повышении артериального давления, учащении пульса и усилении потоотделения. Если сужение просвета произошло из-за нахождения в нем небольшого тромба, который затем распадается или рассасывается, то кровоснабжение со временем восстанавливается, и состояние человека стабилизируется.
Повторная ишемическая атака или резкое повышение артериального давления провоцирует необратимые изменения в веществе мозга. Развивается ишемический инсульт. Он является самым распространенным видом инсульта головного мозга. Диагностируется в 80 % клинических случаев.
Ишемический инсульт возникает на фоне снижения кровотока в конкретном кровеносном сосуде. Чаще всего это магистральные артерии, отвечающие за кровоснабжение органа:
- Внутренняя сонная;
- Позвоночная и ее ответвления;
- Передняя, задняя или средняя мозговая артерия.
Из-за снижения кровотока в них происходят изменения в головном мозге, которые провоцируют появление тех или иных признаков патологии.
Исходя из тяжести симптомов ишемического инсульта, выделяют несколько форм заболевания:
- Легкая (микроинсульт головного мозга). Протекает с минимальной симптоматикой, поэтому часто остается незамеченной самим заболевшим. Признаки патологии исчезают в течение нескольких недель;
- Средняя. Сопровождается неврологическими расстройствами: сознания, мышления, памяти. При этом общемозговая симптоматика отсутствует;
- Тяжелая форма (обширный инсульт). Возникает из-за сильного поражения структур мозга. Характеризуется общемозговыми признаками заболевания, спутанностью сознания и мышления. В результате патологии нередко возникает смещение структур мозга. При обширном инсульте развивается острое состояние, последствия которого трудно предсказать. В этом случае необходима серьезная медицинская помощь.
Исходя из длительности развития неврологического дефицита, выделяют 4 типа ишемического инсульта. Основой этой классификации являются показатели регресса неврологических нарушений.
| Тип ишемического инсульта | Скорость регрессии неврологического дефицита | Первые проявления |
|---|---|---|
| Транзиторная ишемическая атака | До 24 часов | Симптомы микроинсульта появляются в течение 24 часов |
| Малый | От 48 часов до 3 недель | Симптоматика нарастает постепенно |
| Прогрессирующий | Без регрессии | Развиваются и очаговые, и общемозговые симптомы. Частичная неврологическая дисфункция остается. |
| Тотальный | Без регрессии | Инфаркт мозга со стабильным неврологическим дефицитом. |
Ишемический инсульт в зависимости от механизма развития патологии бывает:
- Атеротромботической;
- Кардиоэмболической;
- Гемодинамической;
- Лакунарной;
- Реологической.
Атеротромботический инсульт головного мозга Характеризуется закупоркой кровеносных сосудов тромбами или холестериновыми отложениями. Диагностируется в трети клинических случаев патологии протекающей по ишемическому типу. Развивается постепенно, симптомы появляются в течение первых суток. Становится причиной одностороннего нарушения функционирования органов, например, слепоты, глухоты или паралича конечностей.
Кардиоэмболический инсульт головного мозга
Диагностируется в 20% клинических случаев. Этой патологии подвержены пациенты, перенесшие операции на сердце или имеющие пороки развития этого органа. В связи с этим эта разновидность ишемического инсульта часто встречается при инфаркте миокарда.
Он развивается на фоне закупорки артерии эмболом – несвязанным внутрисосудистым субстратом. Им может стать пузырек воздуха, жировая ткань или иная другая субстанция, попавшая извне в кровеносное русло.
Гемодинамический инсульт головного мозга
Развивается на фоне нарушения кровообращения в организме. Например, на фоне сердечной недостаточности, при которой сердце перестает перекачивать кровь с нормальной интенсивностью, хронического снижения артериального давления или, наоборот, гипертонии.
Гемодинамический инсульт в сочетании с повышенным артериальным давлением может стать причиной разрыва стенки кровеносного сосуда и возникновения мозгового кровотечения.
Лакунарный инсульт головного мозга
Развивается на фоне скачков артериального давления или поражения небольших артерий головного мозга, расположенных на периферии органа. Очаги ишемических изменений возникают в разных участках, поэтому его проявлении выражаются в обширной симптоматике, развивавшейся постепенно.
С этим связано позднее диагностирование патологии – для самого заболевшего изменения в его организме остаются незамеченными долгое время. Название этой формы инсульта произошло от слова «лакуна» полости в головном мозге, появляющейся на месте очага разрушения нервной ткани.
Нарушение кровоснабжения по лакунарному типу в лобных долях проявляется следующим образом:
- Спутанность сознания;
- Нарушения двигательной функции;
- Снижение памяти, мышления, воли;
- Нарушение координации движений и речи.
Лакунарный ишемический инсульт головного мозга развивается по абулическому или расторможенному типу. В первом случае пациент теряет волю и впадает в апатичное состояние, в другом – становится агрессивным и раздражительным. Лакунарная форма болезни диагностируется в 10% клинических случаев.
Реологический инсульт головного мозга
Развивается на фоне изменения биологических показателей крови. К таким изменениям могут привести повышение следующих значений:
- Гематокрит;
- Вискозность крови;
- Агрегация тромбоцитов или эритроцитов.
Иными словами повышается вязкость крови, и она перестает с прежней интенсивностью доставлять питательные вещества к нейронам. В результате в веществе мозга возникают очаги ишемических изменений.
Геморрагический инсульт
Диагностируется в 20% клинических случаев. Геморрагические последствия инсульта головного мозга тяжелы для пациента. Даже при оказании своевременного лечения мозговое кровотечение в 50% ведет к летальному исходу, в остальных – к глубокой инвалидности. В связи с тем, что геморрагический инсульт головного мозга в принципе плохо переносится, у пожилых людей он часто становится причиной смерти.
Геморрагический инсульт является следствием разрыва внутримозгового сосуда. Излившаяся кровь образует гематому, которая давит и смещает структуры головного мозга. Поскольку эта часть центральной нервной системы надежно защищена костями черепа, избавиться от скопления лишней крови затруднительно. Поэтому при геморрагическом инсульте головного мозга в первую очередь проводится хирургическая операция, с целью удаления образовавшейся гематомы.
Классификация геморрагического инсульта основывается на патогенезе. Она подразделяет его на несколько видов, исходя из места локализации гематомы:
- Паренхиматозный;
- Субарахноидальный;
- Смешанный.
При субарахноидальном геморрагическом инсульте кровоизлияние происходит в щель между мозговыми оболочками, при паренхиматозном – в паренхиму (функциональную ткань головного мозга). При смешанной патологии присутствуют гематомы в обеих частях ЦНС.
Паренхиматозный инсульт характеризуется пропитыванием или инфильтрацией мозговых тканей излившейся кровью. Они от этого отмирают, что проявляется дисфункцией соответствующих систем организма.
Различают несколько видов внутри мозговых гематом, появившихся в результате разрыва кровеносного сосуда:
- Путаменальная. Встречается в половине клинических случаев. Геморрагии образуются внутри вещества головного мозга. Причиной патологии становится повреждение лентикулостриарных артерий, которые истончаются вследствие длительной артериальной гипертензии – стенки сосудов истощаются, образуют выпячивания, становятся хрупкими.
- Субкортикальная. Располагается в подкорковой зоне головного мозга. Является следствием повышенного артериального давления.
- Таламическая. Геморрагия располагается ближе к центру головного мозга, в области таламуса.
- Мозжечковая. Кровоизлияние происходит в области двигательного центра ЦНС. Эта патология чаще всего развивается из-за неправильного образа жизни – употребления алкоголя в большом количестве, курения.
- Стволовая. Геморрагический инсульт ствола мозга головы, ведет к смерти пациента. Эта часть ЦНС отвечает за функционирование систем жизнеобеспечения.
- Вентрикулярная. Кровоизлияние происходит внутри полостей желудочков мозга. Этот вид патологии встречается и у взрослых, и у маленьких детей. Диагностируется в 30 % клинических случаев.
При субарахноидальном инсульте, излившаяся в подпаутинное пространство кровь, свертывается и формирует обширную гематому. Его причиной становится разрыв аневризмы кровеносного сосуда или черепно-мозговая травма.
При ЧМТ у пациента образуется субдуральная внутричерепная гематома. Это состояние опасно для жизни, поэтому хирургическая операция после инсульта головного мозга становится единственно верным методом избавления от нее.
При сложных ЧМТ возникают множественные повреждения внутримозговых кровеносных сосудов. В этом случае наступает смешанная форма паренхиматозного кровотечения – обширный инсульт головного мозга. От него страдают сразу несколько отделов головного мозга. Имеет крайне неблагоприятный диагноз – смерть наступает мгновенно.
Первые признаки инсульта у взрослого человека
Высокая смертность пациентов связана с поздней диагностикой. Поскольку в мозге нет нервных окончаний, момент частичного прекращения мозгового кровообращения остается незамеченным с болевой точки зрения. Симптоматика патологии появляется по нарастанию неврологических нарушений. Поэтому чем раньше выявить пред инсульт, тем больше шансов на выздоровление.
Инсульт головного мозга имеет следующие симптомы:
- Мышечная слабость, онемение конечностей;
- Повышение артериального давления;
- Тошнота, рвота;
- Появление «мушек» перед глазами;
- Снижение зрения, слуха;
- Нарушение координации движений;
- Нарушение речи – язык перестает слушаться;
- Замутненное сознание: заболевший плохо осознает реальность, плохо реагирует на обращенную речь, громкие звуки;
- При поражении правого полушария возникает нарушение чувствительности и двигательные расстройства с левой стороны тела и наоборот.
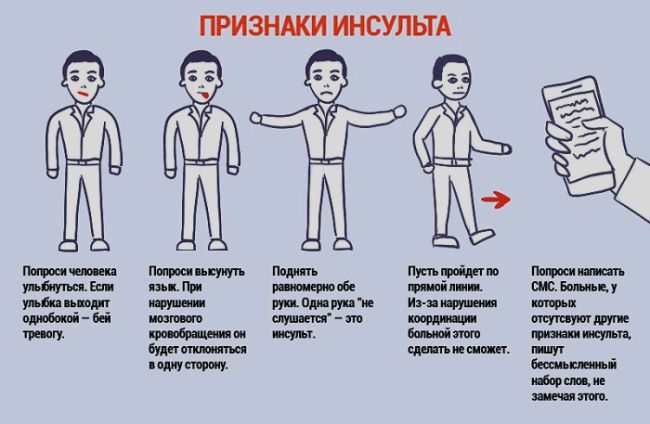
Если вы заметили эти симптомы, у себя или близкого человека, для уточнения состояния, можно пострадавшего попросить выполнить простые упражнения:
- Улыбнуться – улыбка при инсульте будет перекошенной или отсутствовать вовсе;
- Показать язык – его положение будет скошено на одну сторону относительно центра рта;
- Взять ручку и написать какое-нибудь простое слово – руки не будут слушаться, что отразится на способности выводить буквы.
Инсульт головного мозга – опасное состояние, которое требует немедленного оказания квалифицированной медицинской помощи. Поэтому при появлении подозрения на его развитие следует в первую очередь вызвать бригаду скорой помощи.
В домашних условиях до приезда медиков нужно уложить человека на ровную поверхность, приподнять его голову и облегчить дыхание – предоставить доступ к свежему воздуху, расстегнуть тесную одежду, у женщин – снять бюстгальтер.
При наличии рвоты – повернуть голову набок, постараться зафиксировать язык таким образом, чтобы он не западал. Ни в коем случае нельзя снижать давление, даже если оно слишком высокое. В этот момент мозг пытается выжить, и его повышение позволяет улучить проникновение крови в пораженный участок мозга.
Ни в коем случае нельзя самостоятельно назначать себе и своим близким лекарства после приступа любого типа инсульта головного мозга – это должен делать только врач по итогам обследования организма.
Диагностика
При нарушении мозгового кровоснабжения нельзя медлить с диагностикой. По приезду скорой помощи медики должны оказать первую неотложную помощь и увезти пациента в стационар для дальнейшего обследования.
По приезду туда пациента встречают врачи приемного покоя, собирают анамнез заболевания. Если заболевший находится в тяжелом состоянии, данные записывают со слов родственников или иных близких лиц. Это позволит предположить факторы развития патологии и поможет определить ее этиологию. При опросе необходимо рассказать о хронических заболеваниях пациента и его проблемах со здоровьем.
Затем следует первичный осмотр. Врачи обращают внимание на поведение заболевшего и его внешний вид.
При инсульте присутствуют следующие симптомы:
- Снижение тонуса мышц конечностей с одной стороны;
- Опущение уголка рта;
- Неспособность контролировать язык;
- Затрудненная невнятная речь;
- Все движения замедленны.
После первичного осмотра и сбора анамнеза специалисты приступают к сбору материала для лабораторных исследований. Если пациент попал в больницу с диагнозом «подозрение на инсульт», ему обязательно делают клинический и биохимический анализ крови и измеряют артериальное давление.
На этом этапе важно дифференцировать патологию с другими заболеваниями, поэтому врачи также смотрят на следующие показатели крови:
- Количество сахара;
- Тромбоциты;
- Время коагуляции;
- Количество электролитов (калий, магний, натрий).
При диагностике инсульта снимают электрокардиограмму. Она позволяет выявить проблемы в работе сердца, которые могут послужить катализатором ишемического инсульта в молодом возрасте. Например, тромб, перекрывший русло сосуда в головном мозге, мог сформироваться во время инфаркта миокарда или из-за аритмии.
Во время разрыва кровеносного сосуда в головном мозге при геморрагическом инсульте происходит излитие крови. Некоторое ее количество попадает в ликвор – спинномозговую жидкость. Поэтому одним из методов диагностики инсульта становится люмбальная пункция.
Во время ее проведения, через прокол в позвоночнике в области поясницы, из спинномозгового канала специальной иглой забирается некоторое количество ликвора. Так как эта жидкость не имеет выраженного цвета, при попадании в нее крови появляется характерная окраска и посторонние примеси.
Для уточнения данных пробы проводится лабораторное исследование материала. Оно точно определит, есть ли кровь. При ишемическом инсульте ее там не будет.
Наиболее подробную информацию о состоянии структур головного мозга можно получить во время обследования головы инструментальными методами диагностики. Они позволяют с точностью до 100% визуализировать изменения в тканях органа и выявить причины, которые стали стимулом их появления.

К ним относятся:
- Компьютерная томография;
- Магнитно-резонансная томография;
- Позитронно-эмиссионная томография.
Выбор метода обследования основывается на первичном диагнозе, поскольку каждый из них обладает преимуществами перед другими при различных формах инсульта. Компьютерная томография наиболее информативна при геморрагическом течении патологии и субарахноидальных кровоизлияниях, так как во время ее проведения есть возможность измерения направления и интенсивности кровотока в мозговых артериях. Она занимает не более 10 минут, что особенно важно при открытом мозговом кровотечении.
Распознать ишемический инсульт помогает МРТ головного мозга. Она позволяет оценить изменения в тканях головного мозга, измерить их масштаб и степень тяжести повреждения. Процедура абсолютно безболезненна, но занимает немного больше времени – около получаса. Она противопоказана пациентам с кардиостимуляторами и искусственными суставами, так как в них содержится некоторое количество металла.
В качестве дополнительных исследований пациенту назначают:
- Допплерографию сосудов головного мозга, сонной и позвоночной артерии;
- Рентген черепной коробки и органов грудной полости;
- Эхокардиографию;
- Электроэнцефалограмму;
- Прием у кардиолога, эндокринолога, окулиста.
То, какой врач лечит инсульт головного мозга у конкретного пациента, зависит от тяжести патологии и ее проявлений. Чаще всего это невролог, поэтому на прием к нему нужно попасть в первую очередь.
Причины возникновения
От чего точно бывает инсульт сложно сказать. Большая часть клинических случаев провоцируют проблемы со структурами кровеносной системы и большая нагрузка на ЦНС. Причины, из-за которых он развивается, условно делятся на врожденные и приобретенные.
К первой группе относятся заболевания и другие факторы, на которые сам заболевший не может влиять и контролировать их развитие. Существуют статистические данные, согласно которым предрасположенность к инсульту у мужчин в возрасте 30-80 лет выше по сравнению с женским полом тех же возрастных рамок. За пределами этих диапазонов ситуация меняется – риск возрастает у женщин.
К неконтролируемым причинам развития инсульта по ишемическому типу также относятся:
- Возрастные изменения – чем старше становится человек, тем выше риск развития ишемии. Это связано в первую очередь со старением тканей организма и их истощения из-за долгой «эксплуатации».
- Врожденные заболевания сердечно-сосудистой системы: аневризмы, пороки сердца, слабость мышечной ткани стенок кровеносных сосудов.
- Наследственность. Предрасположенность к заболеваниям, характеризующихся слабостью стенок кровеносных сосудов и превышением показателей качества крови (свертываемости, склонности к образованию тромбов) передается по наследству от родителей к детям.
- Стрессовые состояния. Их можно условно отнести к неконтролируемым причинам развития инсульта, поскольку от стресса можно защититься, но сделать это проблематично не отказываясь от обычного образа жизни.
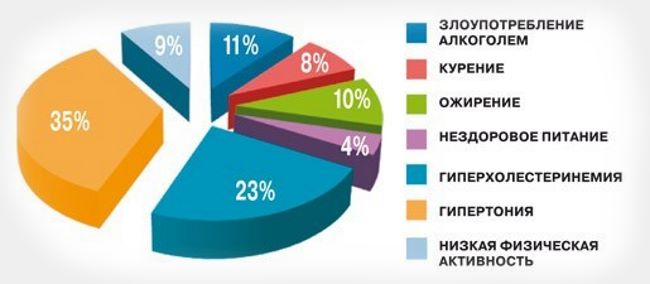
В остальных случаях ишемический и геморрагический инсульт является следствием неправильного образа жизни и развывшихся из-за него хронических заболеваний:
- Атеросклероз;
- Гипертония;
- Сахарный диабет;
- Шейный остеохондроз;
- Проблемы с лишним весом;
- Недостаточная подвижность;
- Курение, алкоголизм.
Большинство клинических случаев ишемического инсульта возникает из-за снижения проходимости мозговых артерий. Так случается, например, при атеросклерозе – хроническом заболевании структур кровеносной системы, при которых просвет сосуда сужается за счет накапливания на его стенках холестериновых бляшек.
Это ведет к ослаблению мышечной стенки, дистрофии и снижению эластичности тканей сосуда. Если у заболевшего случаются приступы гипертонии или есть отклонения в строении кровеносных сосудов (аневризмы), то это может привести к возникновению мозгового кровотечения на фоне ишемических изменений.
Как распознать инсульт
Проявления ишемического инсульта напрямую зависят от снижения кровотока в артерии, которая питает пораженную зону. Они возникают постепенно и усиливаются со временем по нарастающей. Это связано с тем, что нервная ткань, даже после прекращения поступления питательных веществ какое-то время функционирует, а развывшийся отек не стразу затрагивает и стесняет соответствующие нервные центры.
Поэтому, чем раньше начать лечение инсульта и устранить причину недостаточного кровоснабжения, тем проще будет вернуть заболевшего к обычному образу жизни.
Нарушение передвижения крови в магистральных артериях головного мозга, можно заподозрить по дисфункции тех или иных органов. Такие проявления заболевания относятся к очаговой симптоматике инсульта.
| Кровеносный сосуд с нарушением проходимости | Проявления |
|---|---|
| Внутренняя сонная артерия | Полное отсутствие произвольных движений конечностей одной или обеих стороны тела, речевые нарушения |
| Передняя ворсинчатая артерия | Снижение тонуса мышц конечностей с одной или с обеих сторон тела, тактильное онемение пальцев рук, речевые и зрительные расстройства |
| Передняя мозговая артерия | Паралич одной из конечностей, расположенной на противоположной стороне головного мозга, отсутствие воли, недержание мочи и кала |
То, что чувствует человек при ишемическом инсульте головного мозга не описать в двух словах. Обычно это:
- Нарушение сознания вплоть до коматозного состояния;
- Цефалгия;
- Тошнота и рвота, несвязанная с приемом пищи;
- Шум в ушах;
- Аритмия сердца;
- Повышение артериального давления;
- Головокружение;
- Предобморочное сознание;
- Зрительные расстройства.
Их появление объясняется нарушением функционирования центров головного мозга, поэтому по одним им невозможно узнать, какая зона мозга не получает питательные вещества. Поэтому при диагностике инсульта в первую очередь обращают внимание на неврологические очаговые проявления.
Инсульт затылочной части головы, последствия его имеет характерные именно для этой части: выпадение поля зрения с противоположной пораженной области стороны головы. При сильном кровоизлиянии в желудочках возникает значительное увеличение объема мозга с развитием двусторонней неврологической симптоматики.
Первая помощь
Инсульт для заболевшего возникает внезапно. Резкое ухудшение самочувствия часто списываю на обычное недомогание. Поэтому подготовиться к нему заранее невозможно. Ситуация осложняется тем, что самостоятельное оказание самому себе первой помощи становится невыполнимой задачей из-за ограничения подвижности и потери сознания.
Поэтому при приступе ишемической атаки, которая может быть предвестником, патологии рекомендуется выполнить следующие действия:
- Принять горизонтальное положение, положить под голову подушку или свернуть в виде нее верхнюю одежду;
- Постараться позвать на помощь: криком или позвонить кому-нибудь;
- Вызвать бригаду скорой помощи по номеру 03 (со стационарного телефона) или 003 с мобильного;
- Если надета тесная одежда – постараться снять ее;
- Успокоиться и лежать на кровати до приезда медиков.
В идеальном случае, если сам заболевший чувствует, что приближается ишемический или геморрагический инсульт, об этом нужно предупредить медиков при вызове скорой помощи. Это необходимо для того чтобы они захватили с собой необходимое оборудование и медикаменты.
Характерные признаки ишемического инсульта несколько отличаются от геморрагического. Поэтому необходимо знать их наизусть.
Для ишемического инсульта они будут такими:
- Развивается в основном в ночное или утреннее время;
- Заболевший находится в сознании, его состояние ухудшается постепенно;
- Присутствует нарушение речи, слабость мышц конечностей, опушен один из уголков рта;
- Судорог нет.
Для геморрагического инсульта характерны следующие симптомы:
- Возникает внезапно, на пике эмоционального или физического напряжения;
- Заболевший находится без сознания;
- Присутствуют судороги;
- Напряжены мышцы затылка, поворот головы затруднен;
- Показатели АД завышены.
Что такое ишемический инсульт сложно представить. Это состояние опасно для жизни, поэтому нужно неукоснительно выполнять все рекомендации медиков. Кроме оказания стандартной помощи, нужно проследить, чтобы голова заболевшего была всегда приподнята (за исключением случаев, когда возникают судороги или необходимы реанимационные действия).
К месту предполагаемого кровоизлияния прикладывают пакет со льдом – при одностороннем параличе конечностей оно будет находиться на противоположной стороне головы.
Если пострадавший находится на улице, то первая помощь оказывается следующим образом:
- Привлечь к оказанию помощь посторонних людей;
- Организовать последовательность действий собравшихся, четко распределить их обязанности – вызов скорой, оценку состояния и т.д.;
- Уложить его в горизонтальное положение, освободить грудь от одежды, снять галстук, расстегнуть ремень брюк;
- При рвоте – наклонить голову в бок;
- В холодное время года подложить под него теплую одежду, конечности растереть;
- Позвонить родственникам (если есть контакты).В закрытых помещениях, например, в магазине или в офисе, кроме стандартных приемов оказания помощи следует предоставить доступ к свежему воздуху – открыть окно, дверь, попросить окружающих не толпиться. Не стоит давать никаких препаратов – лекарства при инсульте головного мозга назначает только лечащий врач или медики скорой помощи.

Лечение и реабилитация после инсульта
После того, как пациент попадает в медицинское учреждение, в первую очередь врачи проводят диагностику. Исходя из ее результатов, назначается лечение. Оно проходит под чутким наблюдением специалистов в отделении интенсивной терапии. После стабилизации состояния, пациента переводят для дальнейшей реабилитации в обычную палату.
Единого лекарства от инсульта головного мозга не существует. При ишемическом типе поражения лечение направлено на восстановление мозгового кровообращения, при геморрагическом – на устранение внутричерепной гематомы. Дальнейший прием лекарств назначается исходя из неврологических проявлений заболевания. Сам пациент в условиях стационара находится в постельном режиме, родственников к нему не пускают.
Целью лечебных мероприятий становится восстановление двигательной деятельности и возвращение пациента к обычной жизни. Медикаментозное лечение и последующие реабилитационные мероприятия назначаются исходя из типа инсульта. Прогноз можно сделать только после постановки диагноза с учетом времени, прошедшего с начала приступа.
Общий принцип лечения последствий ишемического и геморрагического инсульта заключается в следующих действиях:
- Нормализация работы сердечно-сосудистой и дыхательной системы;
- Снятие отека головного мозга;
- Предупреждение развития осложнений.
На этом сходство заканчивается, и лечение назначается исходя из ситуации.
При ишемическом инсульте оно направлено на:
- Устранение причины недостаточного кровоснабжения: растворение тромба или бляшки, препятствующей току крови с помощью лекарственных препаратов и в крайних случаях – в ходе хирургического вмешательства;
- Стимуляцию и восстановление деятельности нервных центров головного мозга.
Для лечения ишемического инсульта головного мозга применяют следующие препараты:
- Тромболитики;
- Нейропротекторы;
- Антиаритмические;
- Для снятия отечности – мочегонные.
Для снижения артериального давления в условиях стационара при инсульте головного мозга назначают магнезию. В организм она вводится с помощью внутримышечных уколов или капельниц. Для улучшения общего состояния после инсульта головного мозга пациенту также назначают витамины в таблетках или уколах.
При геморрагическом инсульте порядок мероприятий следует из состояния заболевшего. В первую очередь проводят хирургическое вмешательство с целью удаления гематому и восстановления целостности поврежденного кровеносного сосуда. После проведения оперативного лечения следует длительный курс реабилитации: физиопроцедуры, прием нейролептиков и лечебная гимнастика.
Реабилитационные мероприятия
То как, будут лечить инсульт зависит от силы его проявлений. Главной целью становится восстановление деятельности головного мозга и снижение рисков развития повторного острого состояния. Насколько она будет эффективна и возможно ли полное выздоровление зависит от типа инсульта, его обширности и жизненных сил пациента.
Для достижения хороших результатов пациенту следует во всем слушаться врача: принимать только назначенные препараты, в указанной дозировке придерживаясь определенных временных рамок. Следует обратить внимание на питание – после ишемического инсульта придерживаться диеты нужно обязательно.

В качестве реабилитационных мер по устранению последствий инсульта следуют методикам по восстановлению мозговой деятельности:
- Несколько курсов лечебного массажа;
- Ежедневная лечебная гимнастика;
- При параличе конечностей – восстановление двигательной активности с помощью специальных тренажеров и поддерживающих устройств;
- Для улучшения мозгового кровообращения и стимуляции мозговой деятельности – прогулки на свежем воздухе, решение интеллектуальных задач.
От инсульта страдает весь организм, поэтому во время реабилитации и после нее следует тщательнее следить за питанием – от ее качества пищи зависит насыщение клеток организма полезными веществами и витаминами.
При отсутствии специальной диеты и неправильном подборе продуктов питания возрастает риск повторного инсульта. Список того, что можно есть, составляет лечащий врач. Отталкиваясь от этого меню можно составить на каждый день.
В основном диета при инсульте головного мозга основывается на следующих принципах:
- Достаточное употребление чистой питьевой воды;
- Отказ от алкоголя, кофе, газированных напитков;
- Отказ от жареной, соленой, копченой, мучной пищи;
- Бессолевая диета.
Питание при инсульте головного мозга должно быть сбалансированным и разнообразным. При выборе продуктов следует делать упор на не крахмалистые овощи и фрукты. Можно есть рыбу и мясо нежирных диетических сортов – они содержат незаменимые жирные аминокислоты, например Омега3 и Омега6. Диеты также следует придерживаться после успешного лечения инсульта мозга.
Народные средства для восстановления организма после инсульта
После стационарного лечения в медицинском учреждении, пациента выписывают. Дальнейшее восстановление организма и реабилитация проходит амбулаторно. Прием лекарств и физиопроцедуры продолжаются. Для улучшения состояния заболевшего в домашних условиях можно прибегнуть к народным средствам, но только после согласования с лечащим врачом.
Общеукрепляющими свойствами обладают отвары и другие средства на основе лекарственных трав и растений:
- Шалфей – успокаивает на нервную систему, снимает воспаление, нормализует работу головного мозга, улучшает память;
- Еловые шишки – ускоряют восстановление функций головного мозга, препятствуют отмиранию нейронов, предупреждает развитие парезов, параличей, укрепляют стенки кровеносных сосудов, улучшают память, координацию движений и речь пациента;
- Дикий ямс – снижает артериальное давление, очищает стенки кровеносных сосудов от холестериновых отложений, снимает головную боль, устраняет шум в ушах, снижает уровень холестерина в организме, улучшает сон, память;
- Чабрец – успокаивает нервную систему, восстанавливает сон, помогает от паретической боли, при растираниях настоем из этой травы – способствует восстановлению чувствительности;
- Желтушник раскидистый – нормализует работу сердечно-сосудистой системы, улучшает сон;
- Мята перечная – успокаивает, снимает спазм сосудов, обезболивает, улучшает аппетит.
При параличе конечностей для восстановления чувствительности и двигательной активности полезен массаж и ванны с отварами этих трав. При лечении инсульта головного мозга нельзя полагаться только на народные средства – невыполнение рекомендаций врача грозит развитием осложнений.
В минуты отчаянья для поднятия веры в свои силы поможет молитва от инсульта головного мозга. Она избавит от лишнего эмоционального напряжения и поспособствует скорейшему выздоровлению.
Сколько лет живут после инсульта
Восстановление организма зависит от большого количества факторов и формы патологии. Ишемический инсульт головного мозга прогноз имеет более благоприятный, чем геморрагический. Согласно статистике при поражении мозга по ишемическому типу летальный исход наступает в 20% клинических случаев, при геморрагическом – в 80 %.
Это связано с тем, что в первом случае состояние заболевшего ухудшается постепенно и при первых признаках патологии ему вовремя оказывают медицинскую помощь. При геморрагическом инсульте все происходит внезапно – открывшееся мозговое кровотечение трудно остановить, что приводит к формированию обширной гематомы внутри головного мозга.
Продолжительность жизни после инсульта зависит от большого количества факторов:
- Возраст пациента;
- Сопутствующие хронические заболевания;
- Качество лечения и реабилитационных мероприятий;
- Масштаб поражения нервной ткани;
- Тип патологии.
При повторном инсульте головного мозга выживаемость среди пациентов снижается. По статистике рецидив случается в течение 5 лет после первого приступа у женщин в 25% случаев, у мужчин – в 40%.
Качество жизни пациента напрямую зависит от состояния его организма. Поэтому после медикаментозного лечения нужно потихоньку возвращаться в обычную жизнь. После инсульта головного мозга помогут в этом посильные физические нагрузки и поддержание здорового образа жизни.
Профилактика
Инсульт головного мозга возникает на фоне острых и хронических расстройств работы сердечно-сосудистой системы и патологий строения мышечной ткани стенок сосудов. Поэтому профилактику этого заболевания часто совмещают с мерами предотвращения инфаркта миокарда.

Как предотвратить инсульт головного мозга, можно узнать из 7 пунктов:
- Контроль артериального давления. Основной причиной развития обширного ишемического инсульта головного мозга становится гипертоническая болезнь. Поэтому этот показатель нужно контролировать людям, имеющим предрасположенность к этому заболеванию. Нормальными значениями являются: систолическое («верхнее») – не выше 140 мм рт. ст., диастолическое («нижнее») – не выше 90 мм рт. ст. Для того чтобы измерить его, не требуется специального медицинского образования, достаточно иметь всегда под рукой личный тонометр. Для домашнего использования пожилым людям следует выбирать автоматические и полуавтоматические модели – они просты в использовании. Полученные результаты записывают в дневник. Измерения проводят 3 раза в день – утром в обед после еды и вечером перед сном. При систематическом превышении нормальных значений артериального давления, нужно обратиться к врачу-терапевту. Он расскажет, какие лекарства и меры помогут в борьбе с гипертонией.
- Борьба с сердечной аритмией. Из-за неправильной работы сердечной мышцы в камерах сердца возникают кровяные сгустки. Они через крупные артерии могут попасть в головной мозг, где заблокируют более мелкие кровеносные сосуды и спровоцируют ишемический инсульт. Поэтому пациентам, входящим в группу риска по этой патологии, настоятельно рекомендуется проходить ЭКГ раз в полгода. При обнаружении аритмии им назначают препараты, нормализующие сердечный ритм.
- Поддержание здорового образа жизни. Согласно статистике у курильщиков и людей, страдающих алкоголизмом, инсульт возникает в 2 раза чаще, чем у людей ведущих здоровый образ жизни. Дело в том, что никотин и этанол разрушают мышечную ткань и способствуют снижению эластичности кровеносных сосудов. В сочетании с гипертонией это может привести к разрыву сосудистой стенки и возникновению мозгового кровотечения.
- Контроль содержания холестерина в крови. Самой распространенной причиной ишемического инсульта головного мозга, становится сужение просвета кровеносных сосудов из-за холестериновых отложений на их стенках. Поэтому пациентам, входящим в группу риска, следует раз в полгода проверять кровь на содержание липидов. При превышении нормальных значений холестерин снижают доступными способами: физическими упражнениями и специальной диетой. В рацион питания после инсульта должны обязательно входить отварные овощи и нежирное мясо, фрукты, рыба, зелень, обезжиренные молочные продукты. Если они не помогают, то врач-терапевт назначает антилипидные препараты – они подходят для профилактики и лечения инсульта.
- Контроль содержания сахара в крови. Из-за сахарного диабета возрастает риск развития инсульта головного мозга. Он служит катализатором нарушения мозгового кровообращения.
- Профилактика тромбофлебита. При варикозном расширении вен, в пораженных кровеносных сосудах образуются сгустки крови – тромбы. Они выходят в кровеносное русло и разносятся по всему организму вместе с кровью. В связи с этим возрастает риск блокирования тромбом мозговых кровеносных сосудов. Для снижения вероятности нарушения мозгового кровообращения при тромбофлебите назначают крове разжижающие препараты.
- Вовремя оказать первую помощь. Ишемический инсульт ГМ в отличие от гемморрагического редко возникает внезапно. Обычно ему предшествует ишемическая атака, признаки которой трудно не заметить. Обращают внимание на следующие симптомы:
- головокружение, мышечная слабость;
- онемение конечностей;
- затрудненная речь, спутанное сознание;
- резкая головная боль;
- повышение артериального давления.
Профилактика инсульта головного мозга у женщин заключается в контроле приема оральных противозачаточных средств – они повышают свертываемость крови и способствуют развитию варикозного расширения вен.
Вылечить инсульт головного мозга – непростая задача, требующая терпения. Инсульт проще предупредить, чем лечить его последствия. Поэтому людям, входящим в зону риска необходимо периодически принимать лекарства для профилактики инсульта. Их перечень можно узнать на приеме участкового терапевта.
Последствия приступа
При ишемическом инсульте головного мозга нейроны испытывают кислородное голодание. Это состояние опасно для жизни человека, поскольку влечет отмирание большого количества нервных клеток за короткий промежуток времени. Последствия ишемического инсульта головного мозга проявляются по-разному. Они зависят от площади и места расположения пораженных структур ЦНС.
Поражение лобной части головного мозга выражается в ухудшении координации движений, трудности в восприятии поступающей от органов зрения, слуха и осязания информации. Причем инсульт правого полушария головного мозга провоцирует нарушения работы органов с левой стороны тела и наоборот.
Заболевший не может написать и составить логические предложения, страдают интеллектуальные способности, речь. Ослабляется память, вплоть до амнезии. При тяжелом поражении мозга развивается дисфагия – человек не может глотать. Изменяется поведение заболевшего – он впадает в апатию или становится раздражительным.
Левое и правое полушарие головного мозга отвечают за выполнение разных задач:
- При ишемическом инсульте правого полушария страдают органы, расположенные с левой стороны тела. Отмечаются проблемы с выполнением простых задач – передвижение по дому, запоминание места расположения вещей, появляется эмоциональная нестабильность, отсутствует чувство страха, развивается депрессивное состояние.
- Ишемический инсульт левого полушария головного мозга, выражается в ослаблении логического мышления, неспособности писать, читать, осваивать новые умения. Изменяется поведение – появляется медлительность, осторожность, нерешительность.
При нарушении кровообращения в мозжечке страдает двигательная деятельность, так как он отвечает за координацию движений и координацию тела в пространстве. При закупорке сосудов, питающих его, возникают следующие симптомы:
- Головокружение;
- Цефалгия;
- Нарушается восприятие тела в пространстве;
- Двигательные расстройства – заболевший передвигается тяжело с широко расставленными ногами, тело сильно наклонено назад или в перед.
При ишемии ствола возникают серьезные неврологические отклонения, которые могут стать причиной смерти – эта часть мозга отвечает за контроль деятельности жизненно важных органов: сердце, легкие и т.д.
При его поражении также возникают:
- Проблемы со зрением;
- Нарушения речи;
- При приеме пищи нарушается процесс жевания и глотания;
- Отмечается сольный гипотонус мышц, возможен паралич;
- Нарушение терморегуляции тела;
- Проблемы с работой сердца и легких.
Ишемический инсульт ствола головного мозга чаще всего становится причиной смерти заболевшего, несмотря на проводимое лечение.
При правильном и своевременном лечении многие последствия недостаточного кровоснабжения мозга можно свести к минимуму. Если они все же наступили, то ослабить их можно с помощью медикаментозного лечения и реабилитационных мер.
Ишемический инсульт головного мозга последствия имеет не только неврологические, он также отражается на эмоциональном состоянии заболевшего. Даже при сохранении и восстановлении всех функций организма, возникают проблемы с психикой.
Это связанно с длительным пребыванием в больнице, временной потерей трудоспособности, депрессивным состоянием и изменением образа жизни. Поэтому специалисты рекомендуют близким людям во время лечения и реабилитации запастись терпением и окружить заболевшего заботой, но так, чтобы эта помощь не была навязчивой. Возможно поможет смена обстановки и окружения. Эти меры предотвратят нервный срыв.
После геморрагического инсульта возникает обширный отек головного мозга. Нервная ткань при нем пропитывается излившейся кровью. Поэтому, если вовремя не сделать операцию при геморрагическом инсульте по устранению гематомы, то он может стать причиной смерти.
Даже при удачном и своевременном лечении геморрагический инсульт головного мозга провоцирует сбой в работе всего организма, как с физиологической, так и с психологической точки зрения. В большинстве случаев он приводит к утрате способности самообслуживания и потере чувствительности конечностей, а в особо тяжелых случаях – к полному параличу.
Среди возможных осложнений выделяют:
- Состояние стопора. Пациент находится в пограничном состоянии между спутанным и бессознательным состоянием. В этом случае возможно ухудшение до комы. Контакт с ним нарушен – он не реагирует на обращенную речь, не распознает лица.
- Речевые нарушения. Может проявляться в 2 формах – полное отсутствие речи и нарушение дикции. Иногда – непонимание обращенной речи и своих собственных слов.
- Нарушения мелкой моторики, зрения, чувствительности. Наблюдается у большинства пациентов, перенесших приступ. Восстанавливается частично.
- Отек мозга после инсульта возникает через 2 суток после острого состояния. Его симптомы появляются обычно на 3-4 сутки после приступа. Характеризуется появлением обще мозговых неврологических нарушений. Требует обязательного лечения.
- Судороги при геморрагическом инсульте головного мозга могут стать причиной повторного приступа.
- Цефалгия. Сильная головная боль характерна при геморрагическом инсульте головного мозга. Из-за нее пациент не может расслабиться и спокойно отдохнуть. Ее притупляют приемом обезболивающих препаратов в период восстановления организма.
- Потеря памяти – частое явление при инсульте головного мозга. Чаще всего пациент не помнит момент, когда начался приступ – так срабатывает один из защитных механизмов организма. Для восстановления памяти после инсульта головного мозга потребуется лечение у психиатра.
- Паралич. В зависимости от расположения пораженной зоны может быть общим, когда полностью утрачивается способность к движениям, или частичным. При периферическом параличе снижается только мышечный тонус, способность к передвижению остается.
- Кома. Является самым опасным с точки зрения физиологии человека периодом для организма. Чем дольше она длиться – тем меньше шансов на восстановление. Чаще всего является следствием геморрагического инсульта в стволе головного мозга.
- Повторное кровоизлияние. Рецидив гемморрагического инсульта возникает в 1/3 клинических случаев. Смертность при повторном приступе примерно равна 70 %.
Нарушения психоэмоционального плана. Повреждение структур мозга ведет к изменениям в поведении, особенно это заметно по поведению пожилых людей – возникает агрессия, отмечается вспыльчивость, могут возникать мысли о суициде (особенно у лежачих больных). Логичность мыслей также нарушается.
Снижение рисков
В последние года инсульт «помолодел». Все чаще он развивается у молодых людей в связи с высоким эмоциональным напряжением и стрессом в обычной жизни.
Причем, если в конце прошлого столетия в зону риска входили представители мужского пола старше 45 лет и женщины после 55 лет, то сейчас инсульт может развиться у 30-летних и даже у 25-летних молодых людей. И женщины и мужчины, которые столкнулись с симптомами микроинсульта в молодом возрасте, чаще всего списывают его на общее недомогание и усталость.
Предрасположенность к инсульту возникает из-за ряда факторов:
- Наследственность;
- Слабые кровеносные сосуды;
- Склонность к накапливанию «плохого холестерина» в организме;
- Гипертония;
- Аритмия;
- Сахарный диабет;
- Нездоровый образ жизни.
Все это присутствует в жизни каждого человека. Поэтому ответа на вопрос, как предупредить инсульт в молодом возрасте, нет. Пристальное внимание на свое здоровье должны обращать люди, которые работают по ненормированному рабочему графику.
Это вызывает стресс, неконтролируемую выработку адреналина в кровь, и способствует повышению эмоционального напряжения. В сочетании со слабой сердечно-сосудистой системой это может стать фактором развития инсульта головного мозга.
В этом случае поможет избежать лишней нагрузки смена сферы деятельности, уменьшение эмоционального напряжения и своевременный отдых. Нелишним будет придерживаться специальной диеты, которая снизит риск развития патологии и поможет при лечении ишемического инсульта. Никакие деньги не смогут вернуть утраченное здоровье.

