Операция по шунтированию сердечных артерий проводится по строгим показаниям, в плановом порядке, с предшествующей тщательной подготовкой пациента. Тем не менее адекватная реабилитация и предупреждение любого осложнения после шунтирования сосудов сердца играет не меньшую роль для восстановления состояния больного, чем предоперационные мероприятия и само вмешательство. Жизнь после хирургического лечения не останавливается, и она должна быть полноценной.
Так как же к нему правильно подготовиться? Как делают операцию на открытом сердце, и какие у нее последствия? И, в конце концов, сколько может стоить весь комплекс лечения?

Шунтирование сердца – что это такое
Это возобновление кровотока в миокарде путем вшивания сосудистого протеза (шунта) ниже смертельно опасного сужения сердечной артерии, т. е. обходя его. Чаще всего применяют тактику аортокоронарного шунтирования. Суть операции состоит в направлении кровотока из аорты в венечные (коронарные) артерии сердца. При аортокоронарном шунтировании соблюдается естественное перемещение крови, в отличие от другого метода – бимаммарного. Его выбирают при выраженных патологических изменениях в стенке аорты. Заключается бимаммарное шунтирование в подшивании к коронарам обеих внутренних грудных артерий.

Коронарное шунтирование венечных артерий – операция на открытом сердце. В отличие от других вмешательств на сердечных сосудах (стентирования, чрескожной баллонной ангиопластики) ее производят после вскрытия грудной полости (с рассечением грудины или через межреберные промежутки). Долгое послеоперационное заживление костной ткани в первом случае – одна из причин длительного реабилитационного периода и некоторых ограничений во время него. Межреберный доступ значительно сокращает время восстановления больного, но он технически сложен для кардиохирурга.
АКШ на сердце и шунтирование грудными артериями выполняется с использованием в качестве протезов собственных сосудов больного: вен или артерий. Связан такой выбор трансплантата с отсутствием искусственных протезов, которые бы по характеристикам приближались к идеальным. Ведь они должны быть эластичными, длительно функционирующими, не вызвать прилипание тромбов, не инфицироваться, не осложняться реакциями отторжения. Именно этими свойствами обладают «родные» сосуды.
- Предпочтение отдается большой подкожной вене ноги, так как ее отсутствие легко восполняется коллатеральным кровотоком. Т. е. после операции «ни одна нога не пострадает». В придачу ее диаметр соответствует размерам протезируемого сосуда. Такое шунтирование называется аутовенозным.
- При варикозном расширении или другой патрологии вен, приходится использовать отрезок артериальной магистрали. Технически легче извлечь лучевую артерию верхней конечности. Она также подходит по диаметру, а ее отсутствие «подстраховывают» оставшиеся артерии предплечья. Донором становится непреобладающая рука. Такое протезирование называют аутоартериальным.
Двойное маммарокоронарное шунтирование также нуждается в сосудистом протезе, так как длины правой грудной артерии недостаточно для выполнения операции. Ею шунтируют огибающую ветвь (ОВ), диагональную, промежуточную и краевую артерии. Левая грудная используется для восстановления кровотока в левой коронарной артерии (ЛКА), ее передней межжелудочковой ветви (ПМЖВ) и передней нисходящей артерии сердца.
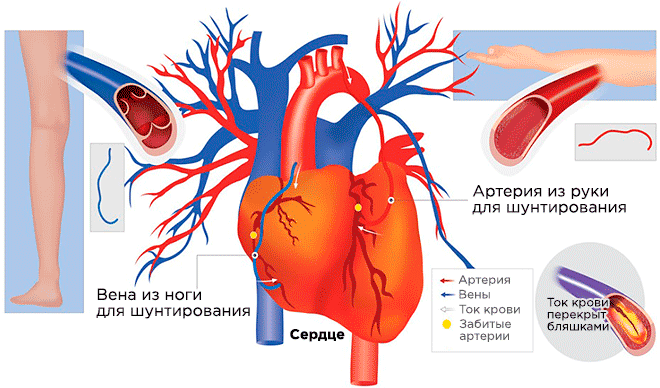
Обычно для шунтирования используют подкожную вену ноги. Реже лучевая артерия руки. В современных подходах все чаще применяются внутренние грудные (маммарные) артерии.
Разработана методика множественного шунтирования, при котором используют один длинный трансплантат. Его по очереди подшивают анастомозом «бок в бок» к сердечным сосудам по пути их следования. И последнее слово в медицине – роботизированное шунтирование, производимое специальным аппаратом через сантиметровые разрезы. Врач управляет роботом с помощью джойстиков. Только вот таких врачей в мире – всего лишь 1% от всех кардиохирургов.
Артериальные протезы лучше венозных, т. к. имеют соответствующее коронарам строение, обладают их упругостью и способностью адекватно реагировать на изменения артериального давления. Но при заборе артерии возникает риск кислородного голодания донорских тканей. Вены же уступают по своим качествам: они лишены эластического слоя и на гипертензию реагируют расширением. Зато их отсутствие на ногах может остаться незамеченным. Поэтому перед врачом в период подготовки больного к операции стоит вопрос выбора трансплантата. А значит, пациенту приходится пройти целый комплекс обследований, и не только сердечных сосудов.
Хирургической бригаде в составе кардиохирурга, его ассистентов, анестезиолога и перфузиолога предстоит остановиться и на виде вмешательства: проводить шунтирование артерий на работающем сердце или использовать аппарат искусственного кровообращения. В последнем случае сердце на время операции останавливается, но это состояние не равно клинической смерти. Аппарат продолжает двигать кровь по всем сосудам, в том числе – по незадействованным в пластике венечным артериям. Следовательно, сердечная мышца не остается без питания, она просто перестает сокращаться.

Чтобы не произошло отмирания обескровленных участков миокарда, сердце охлаждают введением холодных кардиоплегических растворов в коронарный синус и/или обкладыванием «ледяной кашей» из замороженного физиологического раствора. Попутно снижают температуру тела больного до 28–30°. В этом случае достигается относительная сухость операционного поля, что при не бьющемся сердце позволяет хирургу осуществлять более точные манипуляции.
Но использование механики чревато своими осложнениями:
- травмой кровяных телец;
- снижением свертывания крови;
- закупоркой мелких сосудов воздухом, оторвавшимися пристеночными сердечными тромбами или атеросклеротическими бляшками в момент запуска сердца.
Кроме того, операция с использованием аппарата искусственного кровообращения продолжительнее, чем на работающем миокарде. Зато, если АКШ дополняется реконструкцией сердечных клапанов или удалением аневризмы, его гарантированно проводят при искусственном кровообращении.
Шунтирование на работающем сердце предусматривает применение специальных стабилизирующих приспособлений, способных частично зафиксировать место операции и дать возможность врачу наложить сосудистые анастомозы без интраоперационных осложнений.
Методика проведения коронарного шунтирования
Операция проходит под общей анестезией и требует введения премедикации. Именно с нее и начинается самый тяжелый для родственников пациента период. Затем больной доставляется в операционную, ему делается наркоз, и врачи приступают непосредственно к хирургическому вмешательству. И где бы ни производилось аортокоронарное или маммарокоронарное шунтирование, – в России, Украине, Германии или Израиле, последовательность этапов у него одинаковая.
После обработки операционного поля антисептиками производится разрез:
- при классической операции рассекается кожа и грудина под ней, жировая ткань средостения, перикард;
- при межреберном доступе – кожа, мягкие ткани в IV–V межреберье, перикард, с последующим наложением ранорасширителя;
- при миниинвазивном шунтировании, применимом только к левой передней нисходящей ветви, рассекаются те же ткани, что и при межреберном, но очень экономно. Фактически операция производится без вскрытия грудной клетки, под контролем КТ, специальными инструментами и аппаратами.
Затем извлекается необходимый сосуд, выбранный для шунтирования: большая поверхностная вена ноги или лучевая артерия – чрескожно, внутренние грудные артерии – при углублении в операционное поле. И только после этого подключается аппарат искусственного кровообращения (если врачи остановились на методе с остановленным сердцем).
Современные кардиохирургические клиники уже могут проводить аорто-коронарное шунтирование БЕЗ вскрытия грудной клетки миниинвазивными методами
Непосредственно шунтирование заключается в подшивании одного конца трансплантата к аорте со стороны пораженного сосуда, и создании анастомоза между другим концом и сердечной артерией ниже сужения. При маммарокоронарном шунтировании конец левой грудной артерии вшивают в ветви ЛКА, а правую грудную артерию «удлиняют» протезом, проводят за грудиной к сердцу, а уж потом вшивают в целевые сосуды.
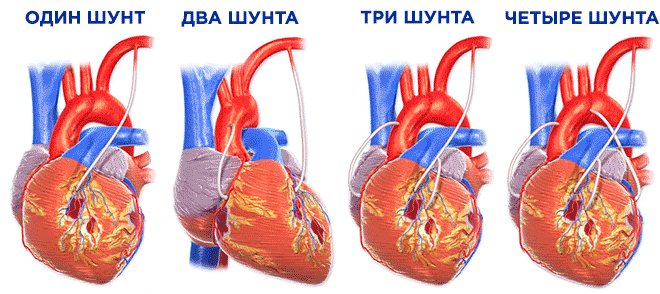
В среднем накладывают 2-3 шунта. Количество шунтов влияет на сложность и продолжительность операции.
После главного этапа операции проводят контроль гемостаза, запускают остановленное сердце, отключая АИК, зашивают рану послойно наглухо и накладывают асептическую повязку. При чрезгрудинном доступе на грудину накладывают металлические швы. В общей сложности хирургическое вмешательство с отключением сердца длится от 3 до 6 часов, без применения АИК – от 1 до 2 часов, миниинвазивная – и того меньше.
Возможно ли повторное проведение шунтирования? Конечно, возможно, ведь при продолжающемся росте атеросклеротических бляшек несостоятельными могут стать и другие сосуды сердца. Что же касается самих шунтов, то статистика в хирургической кардиологии следующая:
- венозный трансплантат в течение 10 лет закупоривается в 35% случаев;
- лучевая артерия – в 20% случаев;
- внутренняя грудная артерия – лишь в 10% случаев.
Показания для проведения аортокоронарного шунтирования
Вшивание обходных сосудистых протезов показано при неэффективности медикаментозной терапии и невозможности проведения менее инвазивных вмешательств при разных формах ишемической болезни сердца. Его делают в случаях запущенного атеросклероза коронарных артерий, когда бляшки закупоривают просвет более чем на 50%, осложняются тромбозом и критической ишемией миокарда. Назначают шунтирование и после инфаркта сердечной мышцы для предотвращения повторной или рецидивной атаки.
Непосредственно при инфаркте миокарда показание к АКШ рассматривается в индивидуальном порядке: при стабильном состоянии больного и отсутствии подъема сегмента S-T на кардиограмме врачи могут назначить шунтирование.
Читайте также: Атеросклероз сосудов сердца — что это за болезнь и как ее лечить?
Подготовка к процедуре
Если выбор кардиолога остановился на шунтировании, значит больной прошел необходимые исследования, отражающие состояние артерий сердца, и другие методы лечения ему уже не подходят. Речь идет в первую очередь о коронарографии: именно она играет решающую роль в дальнейшей тактике ведения пациента. Ангиографию проводят с введением контрастного вещества в сосудистое русло с последующей рентгенографией, или пользуются уникальными возможностями магнитного резонанса исследовать кровеносную магистраль без контраста.
Читайте также: Коронарография — обследование сосудов сердца. Когда и как делают? Безопасна ли процедура?
Обязательными исследованиями перед кардиологической операцией являются ЕКГ и УЗИ сердца: они определяют необходимость использования АИК и диктуют объем вмешательства. Возможно, потребуется попутная кардиопластика или трансплантация искусственного клапана. А ультразвуковая диагностика внутренних органов даст представление об общем состоянии больного.
Остальное предоперационное обследование проводится по стандарту: анализы крови (развернутый общий, биохимический, коагулограмма, ускоренная реакция на сифилис, группа и резус), мочи, кала. При наличии серьезной хронической патологии делают и специфические анализы для определения степени ее компенсации, пересматривают схемы лечения, отменяют лекарственные средства, разжижающие кровь. Собирают аллергологический анамнез и проводят пробы на переносимость препаратов, которые будут вводиться в ходе АКШ.
Накануне шунтирования пациенту запрещается принимать пищу позже 18-00, пить после полуночи, назначают препараты для очищения кишечника. Особо нервным прописывают успокоительные. При необходимости в день операции делают очистительную клизму.

Стоимость операции
Аортокоронарное шунтирование сосудов сердца в разных странах оценивается по-разному. В Израиле и Германии, где подобные вмешательства были поставлены на поток еще 40 лет назад, и где они выполняются с особым успехом, полный курс лечения стоит около 30 тыс. долларов. В постсоветских странах средняя цена составляет 4-6 тыс. долларов. Это обусловлено сравнительно низкой стоимостью расходных материалов, уровнем больничного обслуживания, невысокими зарплатами. Но «дешевизна» не означает, что наши врачи малоопытные и не имеют практики. К подобного рода операциям привлекаются самые лучшие специалисты.
Риски и возможные осложнения после АКШ
Риск развития осложнений в послеоперационном периоде оценивается еще до шунтирования по шкале EuroSCORE. В ней учитывается множество показателей. Начиная с пола и возраста пациента, и заканчивая результатами проведенных обследований. При количестве баллов более 5 – риск увеличивается вдвое. Среди патологии, усугубляющей течение восстановительного периода, на первом месте стоят ожирение и сахарный диабет. А вот предшествующий прием статинов по статистике значительно снижает частоту развития осложнений.
Осложнения после АКШ можно разделить на ранние и отсроченные.
- К самым ранним, внутриоперационным, относится эмболия сосудов головного мозга оторвавшимся тромбом, атероматозной бляшкой, воздухом в момент запуска сердца после вынужденной остановки. В результате острой закупорки церебральной артерии развивается ишемический инсульт.
- К ранним послеоперационным осложнениям относится боль, аритмия и анемия, инфекция раны как в области сердца, так и в месте взятия донорского сосуда. Инфицирование сердечной сорочки приводит к экссудации выпота в перикард, плевральных листков – к появлению жидкости в легких. И первым проявлением этих процессов становится одышка. Прошунтированных больных может беспокоить кашель, обусловленный повреждением слизистой оболочки гортани во время интубации. Чуть позже в результате неполноценной вентиляции легких из-за длительного лежания могут возникнуть застойные явления в легочной ткани.
- Рассечение грудины дополняет список возможных осложнений. Например, без ношения бандажа возникает риск ее нестабильности и даже расхождения. При несвоевременной коррекции в будущем в этом месте может образоваться ложный сустав. А при инфицировании костной ткани начнется остеомиелит.
- К отдаленным осложнениям относится снижение иммунитета, закупорка шунтов тромботическими массами, высокое давление через год, два или три года. Но не все так плохо: процент удачных операций без ощутимых негативных последствий высок – 90-96 %. При условии планового проведения хирургического вмешательства и тщательной подготовки больного он и того выше.
Шунтирование сердца очень редко заканчивается смертью больного в первые 3 года после операции, а госпитальная летальность регистрируется вообще в единичных случаях. Зачастую смертельный исход наступает в результате других причин. Причем ранняя смертность после операции, проведенной в 80 лет и старше, в 2 раза выше, чем у более молодых пациентов (20% против 10%). И чтобы вовремя предупредить летальные осложнения больным назначают коронарографию через полгода после шунтирования.
Реабилитация и жизнь после шунтирования сосудов сердца
Длительность реабилитационного периода зависит от вида и хода операции, но в среднем она составляет 2-3 месяца. За это время устанавливается сердечный ритм, восстанавливается состав крови, нормализуется иммунитет, и главное – заживает грудина (при условии ношения бандажа). Но окончательное восстановление после коронарного шунтирования артериальных сосудов сердца занимает еще несколько месяцев. И по законодательству прооперированный пациент имеет право использовать один из них на бесплатный отдых и реабилитацию в санатории страны.
Но до этого еще далеко, а пока что, сразу после шунтирования, его ожидает первые повороты в постели, подъем в сидячее положение, затем в стоячее, первые шаги и короткие дистанции. Все это он начнет делать в стационаре, из которого его выпишут на 10–12-й день после вмешательства (предварительно сняв швы). В первый, самый сложный, день можно уже будет лежать то на одном, то на другом боку. На второй-третий – разрешат сесть в постели. А затем нагрузка будет постепенно увеличиваться.
Чтобы не возникло осложнений с ушитой грудиной, рекомендуется носить специальный корсет, ровно столько, сколько назначит врач. При ровном течении послеоперационного и реабилитационного периода срок его использования достигает 4 месяцев. Корсет необходимо надевать еще в постели, между ним и телом обязательно должна быть прослойка из хлопчатобумажной ткани. Если сосудистым протезом послужила большая подкожная вена, обязательно бинтование оперированной ноги эластическим бинтом. Его также наматывают еще до подъема в стоячее положение, и каждый раз во время сна снимают.
Реабилитация после АКШ – долгий путь к полному восстановлению, но его нужно пройти, тем более что боль в ранах постепенно успокоится, приступов стенокардии уже не будет, а если и изредка будут, то легкие и непродолжительные. Медики рекомендуют постоянно увеличивать физическую нагрузку, а именно: с каждым днем проходить все большие и большие расстояния. Можно выполнять несложную работу по дому, не требующую сильного напряжения и подъема тяжестей. Разрешение на секс должен дать врач после оценки состояния пациента. При отсутствии осложнений интимная близость может быть позволена уже через 2 недели пребывания в домашних условиях.
Прием медикаментов в течение всего реабилитационного периода будет разным, и зависящим от ситуации. Врач назначит симптоматическую терапию, в том числе и анальгетики, но только не НПВП. После АКШ нельзя пить нестероидные обезболивающие и вот почему: они влияют на свертывающую систему крови и способствуют тромботическим сердечнососудистым осложнениям. В аптечке послеоперационного больного обычно находятся противоаритмические, гипотонические, гиполипидемические, мочегонные средства и антиагреганты.
Принять душ после операции врачи разрешают через 1,5-2 недели – т. е. после выписки домой. Мытье в ванной немного отсрочивается. Водные процедуры можно проводить после полного заживления послеоперационных ран. Вода не должна быть слишком горячей, а процедура мытья – продолжительной. А вот баня и сауна с парилкой противопоказана длительное время, возможно, и всю жизнь.
Немного о юридической стороне вопроса: на все время реабилитации пациенту выдается больничный лист. Срок больничного может достигать 12 месяцев от даты операции. Но многое зависит от состояния человека. Сидячие рабочие при желании могут вернуться в офис уже через 1,5-2 месяца. Для коротких поездок даже можно сесть за руль (если это не перечит инструкции применяемых лекарств). Можно ли в таком сроке послеоперационного периода работать водителям общественного транспорта или дальнего следования? Спустя 2–3 года – можно, но не раньше.
Пациентам с выраженной сердечной недостаточностью лучше по окончании больничного перейти на группу инвалидности. Какие документы необходимы – подскажет врач.
Рекомендации по питанию
Диета после шунтирования сосудов сердца не отличается от рационального питания для снижения уровня холестерина крови – главного виновника, доведшего больного до операционного стола. При выписке медики вместе с рекомендациями по реабилитационному периоду обязательно вручают памятку с разрешенными продуктами и блюдами. Предлагаемое меню состоит из отварного нежирного мяса птицы и морской рыбы, растительных масел, цельнозерновых каш, овощей, фруктов и ягод. Можно и нужно есть пищевую клетчатку и зелень, кисломолочные продукты, орехи.
Читайте также: ТОП-9 эффективных диет для снижения холестерине в крови
Физические упражнения
Реабилитационная гимнастика в первую очередь направлена на поддержание мышечного тонуса и гибкость суставов. Сначала ее придется делать сидя. Упражнения, входящие в комплекс лечебной физкультуры, будут порекомендованы врачом. Если пациент захочет и у него будет возможность, он сможет посещать отделения ЛФК при лечебном учреждении и заниматься в группе таких же выздоравливающих, как и он. Дома же можно обойтись просто зарядкой.
Упражнения в домашних условиях можно утяжелять легкими грузами (книжками, полулитровыми бутылками с водой). Сначала рекомендуется держать в руках не более 300 г веса. Затем его увеличивать по 250 г в день на каждую руку. Так желательно достигнуть 10 кг общего веса поднимаемого груза. С ходьбой та же ситуация: дистанцию желательно удлинять на 400–500 м каждый день. Сначала нужно ходить по ровной местности, затем – по пересеченной.
Курение и алкоголь
Эти вредные привычки лидируют в списке самых частых причин атеросклероза. Поэтому нет смысла уточнять, что после аортокоронарного шунтирования их нужно запретить в первую очередь. И дело даже не в атеросклеротических бляшках – холестериновые депозиты растут долго. Алкоголь и никотин вызывают интоксикацию, заставляя миокард сокращаться быстрее. А нагрузки, в том числе и токсические, после операции на сердце противопоказаны. Можно ли принимать слабый алкоголь? Тоже – нет. Такого токсического эффекта, как, например, водка или крепленое вино, они не оказывают, но уровень холестерина все же повышают.
Дают ли группу инвалидности после шунтирования
Аортокоронарное шунтирование – не инвалидизирующая операция. Но в некоторых случаях группа инвалидности оформляется. Это касается в первую очередь больных с выраженной сердечной недостаточностью. Инвалидность после шунтирования могут присвоить на 1–2 года с дальнейшим переосвидетельствованием. Ведь состояние больного за этот период может в корне поменяться. Хотя в единичных случаях инвалидность присваивается пожизненно.
В этом случае выставляется диагноз «состояние после АКШ», который имеет собственный код по МКБ-10 (Z 95.1 – наличие аортокоронарного трансплантата).
Читайте также: Баллонная ангиопластика — операция по восстановлению проходимости сосудов
Сколько живут после шунтирования сердца
Продолжительность жизни прооперированных больных полностью зависит от состояния остальных сосудов, дальнейшего образа жизни и сопутствующей патологии. Шунтирование гарантированно спасает от инфаркта миокарда в зоне протезированной артерии, но не предохраняет от некроза сердечной мышцы другой локализации. Но и шунт тоже может постепенно облитерироваться. Так, через год после операции сужение трансплантата начинается у каждого пятого, а через 10 лет – у всех.
Большинство людей, соблюдающих рекомендации врачей, полноценно живет десятки лет, периодически обследуясь и принимая симптоматическую терапию. Прогноз для жизни после АКШ благоприятный, несмотря на статистику смертности. В нашей стране она составляет от 4% до 10%, и связано это с поздней обращаемостью и запущенностью случаев. Вовремя проведенное шунтирование сосудов сердца значительно снижает риск летального исхода.
Отзывы людей, сделавших операцию
Перед каждым прооперированным в свое время вставал вопрос: делать или нет шунтирование, и если да, то где? Но неминуемость инфаркта все решала: люди отправлялись на операцию, переносили ее и восстанавливались. Исходя из отзывов пациентов хирургической кардиологии, АКШ страшно своей длительностью и «кровавостью»: родственникам приходилось часами просиживать под операционным блоком и неоднократно сдавать кровь. Многим, конечно, пришлось искать финансовой поддержки на стороне, решать, в какой клинике экономнее и качественнее прооперироваться.
Да, состоятельные больные рекомендуют ложиться на шунтирование (АКШ) в Израиле или Германии, ну, в крайнем случае в Турции. Но ведь наши врачи не уступают зарубежным! Ход операции, выбор шунта, ведение послеоперационного периода остаются неизменными независимо от места проведения вмешательства. А реабилитационный период зависит от того, кто как восстанавливается.
Шунтирующая операция на сердце – сложное хирургическое вмешательство. Его проводят далеко не во всех медицинских учреждениях, и оно имеет определенные показания и риски. Но кто не рискует в данном случае, тот не живет!

